# Les Maladies Dentaires les Plus Fréquentes : Guide Complet des Pathologies Bucco-Dentaires
La santé bucco-dentaire représente un enjeu majeur de santé publique à l’échelle mondiale. Selon l’Organisation mondiale de la Santé, près de 3,5 milliards de personnes souffrent d’affections bucco-dentaires, plaçant la carie dentaire non traitée comme la maladie chronique la plus répandue sur la planète. Les pathologies dentaires génèrent des coûts économiques considérables, estimés à plus de 442 milliards de dollars américains annuellement, tout en causant d’importantes pertes de productivité et une dégradation significative de la qualité de vie. Comprendre les maladies dentaires les plus courantes, leurs mécanismes pathologiques et leurs manifestations cliniques constitue la première étape vers une prévention efficace et une prise en charge appropriée. La cavité buccale, écosystème complexe abritant des centaines d’espèces bactériennes, peut devenir le siège de diverses pathologies lorsque l’équilibre de cet environnement est perturbé.
La carie dentaire : pathologie carieuse et destruction progressive de l’émail
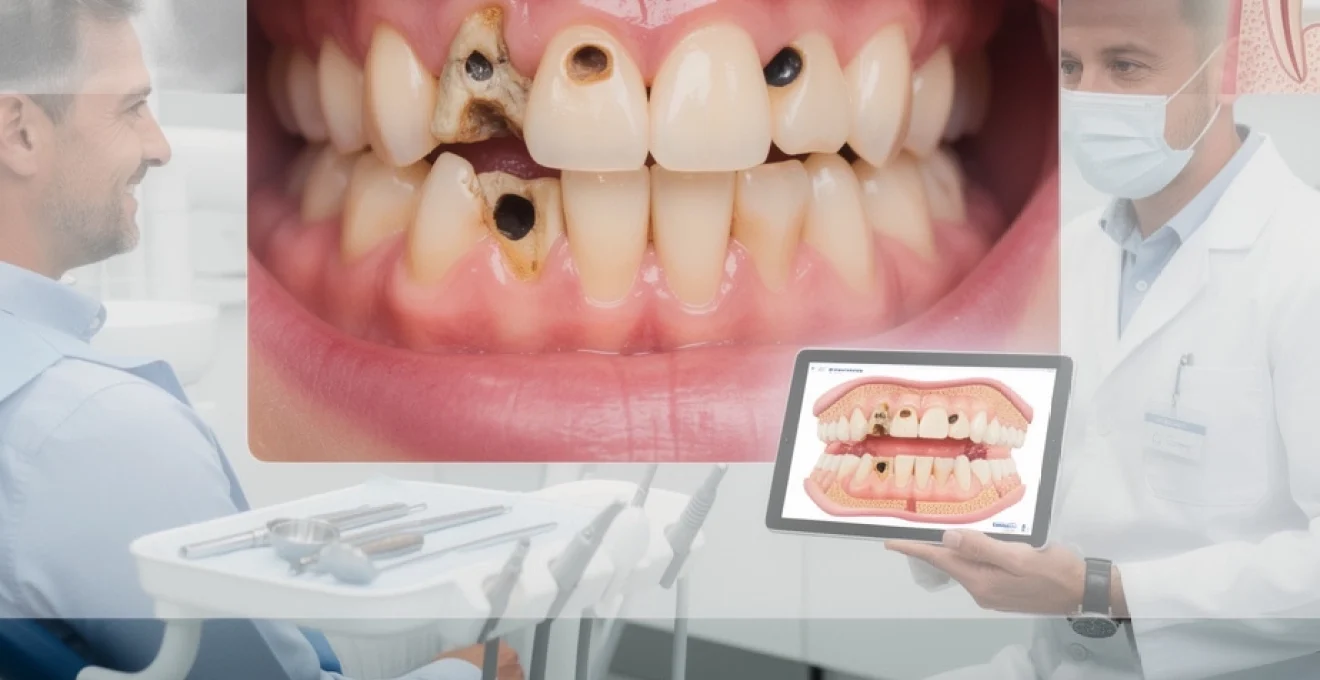
La carie dentaire demeure la maladie bucco-dentaire la plus répandue au niveau mondial, touchant entre 60 et 90% des enfants d’âge scolaire et près de 100% des adultes au cours de leur existence. Cette pathologie infectieuse d’origine bactérienne entraîne une déminéralisation progressive des tissus durs dentaires, compromettant l’intégrité structurelle de la dent. La prévalence universelle de cette affection en fait un problème de santé publique majeur, responsable d’environ 2,26 millions de jours d’absentéisme scolaire chaque année au Canada. Savez-vous que la carie représente le tiers de toutes les chirurgies d’un jour pratiquées chez les enfants âgés de un à cinq ans? Cette statistique alarmante souligne l’importance cruciale d’une approche préventive dès le plus jeune âge.
Étiologie bactérienne : rôle de streptococcus mutans dans la déminéralisation
Le processus carieux trouve son origine dans l’activité métabolique de bactéries cariogènes, principalement Streptococcus mutans et Lactobacillus. Ces micro-organismes colonisent la surface dentaire sous forme de biofilm organisé appelé plaque dentaire. Lorsque vous consommez des glucides fermentescibles, particulièrement des sucres simples, ces bactéries les métabolisent en produisant des acides organiques, notamment l’acide lactique. Cette production acide provoque une chute du pH buccal en dessous du seuil critique de 5,5, déclenchant ainsi un processus de déminéralisation de l’hydroxyapatite cristalline qui compose l’émail dentaire. La fréquence d’exposition aux substrats sucrés détermine largement l’intensité et la répétition de ces phases de déminéralisation.
Streptococcus mutans possède des propriétés uniques qui en font le principal agent étiologique de la carie. Cette bactérie acidogène produit des quantités importantes d’acide même en environnement anaérobie, tout en démontrant une remarquable acidurophilie, c’est-à-dire une capacité à survivre et à se multiplier dans des conditions de pH extrêmement bas. De plus, elle synthétise des glucanes insolubles à partir du saccharose, facilitant son adhésion permanente à la surface de l’
surface dentaire. Ce maillage collant favorise la rétention de la plaque dentaire et prolonge le contact des acides avec l’émail, accentuant la destruction progressive de la dent. Sans contrôle mécanique (brossage, fil dentaire) et chimique (fluor, bains de bouche adaptés), ce cercle vicieux biofilm–sucre–acide conduit à la formation de cavitations visibles et à l’installation de la pathologie carieuse.
Stades évolutifs de la lésion carieuse : de la tache blanche à la pulpite
La carie dentaire évolue selon plusieurs stades successifs, souvent silencieux au départ. Le premier signe clinique est la tache blanche, zone crayeuse et déminéralisée de l’émail, encore non cavitaire. À ce stade précoce, la reminéralisation est possible grâce au fluor et à une hygiène bucco-dentaire rigoureuse. Si l’attaque acide persiste, la surface émaillée se rompt et une cavité se forme : la carie atteint alors la dentine, tissu plus tendre et plus poreux.
Lorsque la lésion progresse en profondeur, les bactéries et leurs toxines se rapprochent de la pulpe dentaire, déclenchant une hypersensibilité au froid, au chaud ou au sucré. On parle alors de carie profonde avec risque de pulpite, c’est-à-dire une inflammation de la pulpe. La pulpite réversible se manifeste par des douleurs brèves et provoquées, alors que la pulpite irréversible entraîne des douleurs spontanées, souvent nocturnes, pulsatives et difficiles à soulager. En l’absence de traitement, la pulpe nécrose et la lésion peut évoluer vers un abcès apical, nécessitant un traitement endodontique ou une extraction dentaire.
Caries inter-proximales et caries occlusales : localisations spécifiques
Les caries ne se forment pas au hasard sur la dentition : certaines zones sont particulièrement à risque. Les caries inter-proximales se développent entre les dents, au niveau des points de contact, là où la brosse à dents accède difficilement. Elles sont souvent invisibles à l’œil nu aux stades précoces et ne sont détectées qu’à la radiographie. L’absence d’utilisation du fil dentaire ou des brossettes interdentaires favorise nettement leur apparition.
Les caries occlusales, quant à elles, touchent les faces masticatoires des molaires et prémolaires, au niveau des sillons et fissures. Ces reliefs anatomiques, comparables à de petites vallées sur la surface de la dent, retiennent facilement les débris alimentaires et les bactéries. C’est pour cette raison que l’on propose souvent des scellants de puits et fissures chez l’enfant et l’adolescent : cette fine résine fluide vient combler les sillons, comme un vernis protecteur, pour limiter le risque carieux dans ces zones particulièrement vulnérables.
Diagnostic radiographique : bite-wing et rétro-alvéolaire pour détecter les lésions
Le diagnostic précis de la carie dentaire repose sur l’examen clinique, mais aussi sur l’imagerie. Les clichés bite-wing (radiographies interproximales) sont particulièrement utiles pour détecter les caries inter-proximales débutantes, invisibles à l’examen visuel. Ils permettent de visualiser simultanément les couronnes des prémolaires et molaires supérieures et inférieures, ainsi que le niveau osseux inter-dentaire. Cette technique est indispensable pour un dépistage systématique des caries cachées, surtout chez les patients à haut risque carieux.
Les radiographies rétro-alvéolaires offrent une vue détaillée d’une ou plusieurs dents, de la couronne jusqu’à l’apex radiculaire. Elles sont indiquées pour évaluer l’étendue d’une carie profonde, vérifier l’atteinte pulpaire ou détecter une lésion apicale associée. L’association de ces examens radiographiques au contrôle clinique de routine permet d’identifier les caries à un stade précoce, limitant la nécessité de traitements invasifs. Vous vous demandez à quelle fréquence réaliser ces clichés? La réponse dépend de votre niveau de risque carieux, mais un contrôle radiographique tous les 1 à 3 ans est généralement recommandé chez l’adulte.
Les parodontopathies : gingivite et parodontite chronique
Les maladies parodontales regroupent l’ensemble des affections touchant les tissus de soutien de la dent : gencive, ligament parodontal, cément radiculaire et os alvéolaire. Elles constituent, avec la carie, les maladies dentaires les plus fréquentes chez l’adulte. La gingivite représente le stade initial, limité aux tissus superficiels, tandis que la parodontite chronique correspond à une forme avancée, avec destruction progressive de l’os et du ligament. Ces pathologies sont d’autant plus préoccupantes qu’elles sont souvent peu douloureuses, évoluent à bas bruit et peuvent conduire à la mobilité puis à la perte des dents.
Inflammation gingivale et saignement au sondage : premiers signes cliniques
La gingivite se manifeste par une rougeur, un gonflement et une sensibilité des gencives, en particulier au niveau des papilles interdentaires. Le saignement au brossage ou lors de l’utilisation du fil dentaire en est le symptôme le plus caractéristique. Contrairement à une idée reçue, des gencives qui saignent ne sont jamais « normales » : elles traduisent une inflammation liée à l’accumulation de plaque dentaire au collet des dents.
Lors de l’examen chez le dentiste, un sondage gingival est réalisé à l’aide d’une sonde parodontale graduée. Le saignement au sondage, même en l’absence de douleur, est un indicateur précoce de gingivite. Bonne nouvelle : à ce stade, l’atteinte est réversible avec un détartrage professionnel et une amélioration de l’hygiène bucco-dentaire à domicile. Un peu comme une alarme incendie, le saignement doit être perçu comme un signal d’alerte qui incite à agir rapidement avant que le feu ne se propage plus en profondeur.
Parodontite agressive et perte d’attache osseuse : complications sévères
Lorsque l’inflammation gingivale n’est pas contrôlée, elle peut s’étendre aux tissus profonds et évoluer vers une parodontite chronique. Cette pathologie se caractérise par une destruction progressive de l’os alvéolaire et du ligament parodontal, entraînant une perte d’attache autour de la dent. Cliniquement, on observe la formation de poches parodontales, une récession gingivale, une hypersensibilité radiculaire, des mobilités dentaires et parfois des migrations dentaires. À un stade avancé, les dents peuvent s’écarter, se déchausser et finir par être perdues.
Il existe également des formes plus rapides, dites parodontites agressives, touchant souvent des sujets plus jeunes, parfois avec une prédisposition génétique. Dans ces cas, la perte d’os est disproportionnée par rapport à la quantité de plaque visible, ce qui laisse supposer une réponse immunitaire exacerbée. La parodontite n’est pas seulement un problème local : de nombreuses études l’associent à un risque accru de maladies cardiovasculaires, de diabète mal contrôlé ou encore de complications de grossesse. Vous pensiez que vos gencives n’avaient d’impact que sur votre sourire? Elles communiquent en réalité avec l’ensemble de votre organisme.
Indice de plaque et tartre sous-gingival : facteurs étiologiques principaux
La cause principale des parodontopathies reste l’accumulation de plaque dentaire et de tartre au niveau du sulcus gingivo-dentaire. La plaque est un biofilm bactérien mou, adhérant, qui se forme en quelques heures sur les surfaces dentaires non nettoyées. Si elle n’est pas éliminée par un brossage efficace, elle se minéralise progressivement sous l’action de la salive et devient tartre (ou calcul dentaire). Le tartre supra-gingival, visible au collet des dents, et le tartre sous-gingival, enfoui dans les poches, constituent des réservoirs bactériens chroniques.
Lors d’un examen parodontal, le praticien peut utiliser un indice de plaque pour évaluer la quantité et la répartition de la plaque sur les dents. Cet indice permet de suivre l’efficacité des mesures d’hygiène au fil du temps. Le traitement parodontal de base repose sur un détartrage minutieux et un surfaçage radiculaire, visant à éliminer le tartre sous-gingival et à lisser les racines pour limiter la ré-adhésion bactérienne. Sans cette étape mécanique, les traitements médicamenteux seuls restent insuffisants pour contrôler la maladie parodontale.
Porphyromonas gingivalis et biofilm bactérien pathogène
Si la plaque dentaire est le facteur déclenchant, sa composition bactérienne joue un rôle majeur dans la sévérité des parodontites. Des espèces dites « parodontopathogènes », comme Porphyromonas gingivalis, Tannerella forsythia ou Treponema denticola, colonisent les poches profondes et forment un biofilm particulièrement virulent. Porphyromonas gingivalis, en particulier, est capable de moduler la réponse immunitaire de l’hôte et de perturber l’équilibre du microbiote gingival, favorisant ainsi une inflammation chronique destructrice.
On peut comparer ce biofilm pathogène à une « ville fortifiée » de bactéries, protégée par une matrice extracellulaire qui les rend plus résistantes aux défenses immunitaires et aux antibiotiques. C’est pourquoi le traitement parodontal associe toujours une approche mécanique (détartrage, surfaçage, parfois chirurgie) à des mesures d’hygiène strictes. Dans certains cas sélectionnés, des antibiotiques locaux ou systémiques peuvent être prescrits en complément. La clé reste toutefois entre vos mains : un contrôle quotidien de la plaque, deux fois par jour, est indispensable pour maintenir la stabilité des résultats dans le temps.
Érosion dentaire et usure pathologique des surfaces dentaires
Au-delà de la carie et des maladies parodontales, l’usure dentaire constitue une autre catégorie fréquente de maladies dentaires. Elle regroupe l’ensemble des pertes irréversibles de substance dure (émail et dentine) d’origine non carieuse. Trois mécanismes principaux peuvent agir isolément ou en synergie : l’attrition (usure par contact dent contre dent), l’abrasion (usure par frottement d’un corps étranger, comme la brosse à dents) et l’érosion (usure chimique par des acides). Une usure excessive peut entraîner une sensibilité dentaire marquée, des fractures, une diminution de la dimension verticale et des troubles esthétiques.
Attrition occlusale liée au bruxisme et au grincement nocturne
L’attrition occlusale correspond à l’usure des surfaces dentaires provoquée par le contact répété des dents antagonistes. Elle est particulièrement marquée chez les personnes souffrant de bruxisme, c’est-à-dire de serrement ou de grincement des dents, souvent nocturne et inconscient. Ce para-fonction peut être lié au stress, à l’anxiété, à certains troubles du sommeil ou encore à des problèmes d’occlusion. Avec le temps, les cuspides s’aplanissent, les bords incisifs se raccourcissent et les dents peuvent présenter des fissures ou des fractures.
Vous avez déjà entendu quelqu’un grincer fortement des dents pendant son sommeil? Imaginez cette contrainte mécanique répétée chaque nuit sur l’émail, pourtant le tissu le plus dur de l’organisme. Sans prise en charge, le bruxisme peut entraîner douleurs musculaires, céphalées matinales, troubles de l’articulation temporo-mandibulaire et usure généralisée. Le traitement repose souvent sur le port d’une gouttière occlusale de protection la nuit, associée, lorsque nécessaire, à une prise en charge du stress et, éventuellement, à une réhabilitation prothétique des dents usées.
Abrasion cervicale causée par un brossage traumatique horizontal
L’abrasion dentaire résulte du frottement répété d’un corps étranger sur la surface de la dent. L’exemple le plus courant est celui du brossage traumatique : utilisation d’une brosse à dents trop dure, mouvements horizontaux vigoureux, pression excessive, ou dentifrices très abrasifs. Ce type de brossage peut entraîner des lésions en « V » au niveau des collets, appelées lésions cervicales non carieuses, particulièrement visibles sur les canines et prémolaires.
Ces lésions peuvent s’accompagner d’une récession gingivale, exposant la dentine radiculaire, plus sensible. Les patients se plaignent souvent de douleurs aiguës au froid, au sucré ou à l’air. Pour prévenir et traiter ces abrasions, il est essentiel d’apprendre une technique de brossage atraumatique (mouvements rotatifs ou verticaux, brosse souple, pression modérée) et, si besoin, de corriger les lésions par des restaurations en résine composite. Le brossage doit nettoyer, pas « poncer » les dents : pensez à polir un cristal fragile plutôt qu’à décaper une surface rugueuse.
Érosion acide par reflux gastro-œsophagien et boissons acidogènes
L’érosion dentaire est une dissolution chimique des tissus durs par des acides d’origine non bactérienne. Elle peut être liée à des sources extrinsèques (alimentation riche en boissons gazeuses, sodas, jus de fruits acides, consommation fréquente de citron ou de vinaigre) ou intrinsèques (reflux gastro-œsophagien, vomissements répétés, troubles du comportement alimentaire). L’acide ramollit temporairement la surface de l’émail, qui devient plus vulnérable aux forces masticatoires et au brossage.
Cliniquement, on observe des surfaces lisses, brillantes, avec un amincissement de l’émail, une exposition de la dentine jaunâtre et parfois une perte de hauteur coronaire. Les patients décrivent souvent une hypersensibilité diffuse. La prise en charge requiert d’abord l’identification et le contrôle de la source acide (consultation médicale en cas de reflux, adaptation des habitudes alimentaires), puis la mise en place de mesures préventives : rinçage à l’eau après les boissons acides, attendre 30 minutes avant de se brosser les dents, utilisation de dentifrices fluorés peu abrasifs. Dans les cas avancés, des restaurations esthétiques ou des couronnes peuvent être nécessaires pour restaurer la fonction et l’esthétique.
Pathologies endodontiques : nécrose pulpaire et abcès apical
Les pathologies endodontiques concernent la pulpe dentaire (le « nerf » de la dent) et les tissus péri-apicaux situés autour de l’extrémité de la racine. Elles surviennent le plus souvent à la suite d’une carie profonde non traitée, mais peuvent également résulter d’un traumatisme dentaire, de fissures ou de restaurations infiltrées. Lorsque les bactéries pénètrent dans la chambre pulpaire, elles déclenchent une pulpite, qui peut évoluer vers une nécrose pulpaire si l’inflammation n’est pas maîtrisée.
En cas de nécrose, la pulpe se décompose et les bactéries progressent dans le canal radiculaire jusqu’à l’apex. L’organisme réagit alors en formant une lésion inflammatoire péri-apicale, visible à la radiographie sous forme de radioclarité. Si l’infection se complique, elle peut donner naissance à un abcès apical, avec accumulation de pus au bout de la racine. Cliniquement, le patient présente une douleur intense à la mastication, une sensation de dent « plus longue », un gonflement localisé voire un œdème facial, parfois accompagné de fièvre.
Le traitement de ces pathologies repose sur la thérapie endodontique (ou traitement de canal) qui consiste à retirer la pulpe infectée, désinfecter soigneusement les canaux et les obturer hermétiquement. Cette procédure permet de conserver la dent dans la bouche tout en éliminant la source d’infection. Dans certains cas, lorsqu’une lésion apicale persiste malgré un traitement bien conduit, une chirurgie endodontique (résection apicale) peut être envisagée. À l’inverse, si la dent est trop délabrée ou fissurée verticalement, l’extraction reste parfois la seule option. D’où l’importance de consulter sans tarder dès l’apparition de douleurs spontanées ou de gonflements.
Malocclusions et dysfonctions de l’articulé dentaire
La malocclusion dentaire correspond à un mauvais alignement des dents ou à une relation anormale entre les deux arcades lorsque la bouche est fermée. Elle peut se manifester par des encombrements, des chevauchements, des diastèmes, des supraclusions (dents du haut recouvrant excessivement celles du bas), des béances antérieures ou encore des décalages de mâchoire (classe II, classe III). Au-delà de l’aspect esthétique, ces troubles de l’articulé dentaire peuvent perturber la mastication, l’élocution, et favoriser des surcharges localisées sur certaines dents.
À long terme, une malocclusion non corrigée peut contribuer à l’usure prématurée de certaines surfaces dentaires, à des douleurs musculaires (masséters, temporaux) et à des dysfonctionnements de l’articulation temporo-mandibulaire (ATM). Les patients se plaignent parfois de claquements, de craquements ou de blocages de la mâchoire, de céphalées, voire de douleurs irradiantes vers l’oreille. Comme les rouages d’une machine mal alignés, les dents et les articulations finissent par s’user de manière inégale lorsque l’occlusion n’est pas harmonieuse.
Le traitement des malocclusions repose principalement sur l’orthodontie, à l’aide d’appareils fixes (bagues) ou amovibles, voire d’aligneurs transparents. Chez l’enfant et l’adolescent, l’orthopédie dento-faciale permet parfois de guider la croissance des mâchoires pour corriger précocement certains déséquilibres. Chez l’adulte, des extractions ou une chirurgie orthognathique peuvent être nécessaires dans les cas sévères associant décalage squelettique important et gêne fonctionnelle. Un diagnostic pluridisciplinaire, associant chirurgien-dentiste, orthodontiste et parfois chirurgien maxillo-facial, est alors indispensable pour définir un plan de traitement personnalisé.
Lésions buccales : aphtes récidivants et candidose orale
Les maladies dentaires les plus fréquentes ne se limitent pas aux dents et aux gencives : la muqueuse buccale peut également être le siège de pathologies courantes, parfois très gênantes au quotidien. Parmi elles, les aphtes récidivants et la candidose orale sont fréquemment rencontrés en pratique clinique. Bien que généralement bénignes, ces lésions peuvent altérer la qualité de vie, perturber l’alimentation, la parole et le confort oral.
Les aphtes buccaux se présentent sous la forme de petites ulcérations rondes ou ovales, à centre blanchâtre ou jaunâtre et bordure rouge inflammatoire, siégeant sur les lèvres internes, la langue, le plancher buccal ou la face interne des joues. Leurs causes exactes restent mal élucidées, mais plusieurs facteurs favorisants sont connus : micro-traumatismes (morsures, brossage), stress, fatigue, carences en vitamine B12, fer ou acide folique, fluctuations hormonales, certaines intolérances alimentaires ou encore maladies systémiques. Les aphtes récidivants, surtout lorsqu’ils sont fréquents ou multiples, justifient un bilan pour éliminer une cause sous-jacente.
Le traitement vise principalement à soulager la douleur et à accélérer la cicatrisation : bains de bouche antiseptiques ou à base de chlorhexidine, gels ou pâtes protectrices contenant des anesthésiques locaux, éviction des aliments irritants (acides, épicés, salés). Dans les formes sévères ou très récidivantes, des traitements topiques à base de corticoïdes peuvent être prescrits, voire des approches systémiques ponctuelles. Vous vous demandez quand consulter? Si un aphte persiste plus de deux à trois semaines, s’il s’accompagne de fièvre, de perte de poids ou de lésions cutanées, un avis médical ou stomatologique s’impose.
La candidose buccale, quant à elle, est une infection fongique due principalement à Candida albicans, levure commensale de la cavité buccale qui devient pathogène lorsque les défenses locales ou générales diminuent. Elle se manifeste le plus souvent par des plaques blanchâtres crémeuses sur la langue, le palais ou l’intérieur des joues, qui se détachent en laissant une muqueuse rouge et sensible. Certains patients décrivent une sensation de brûlure, un goût métallique ou une gêne à la déglutition.
Les facteurs de risque incluent le port prolongé de prothèses amovibles, le tabagisme, une hygiène insuffisante des appareils, la prise d’antibiotiques ou de corticoïdes (y compris en inhalation chez les asthmatiques), la xérostomie (bouche sèche), le diabète déséquilibré ou des états d’immunodépression. Le traitement repose sur l’amélioration de l’hygiène buccale et prothétique, l’identification et la correction des facteurs favorisants, ainsi que sur l’utilisation d’antifongiques locaux (gels, suspensions, pastilles) ou systémiques dans les formes étendues. Une prise en charge précoce permet généralement une résolution rapide des symptômes et prévient les récidives.