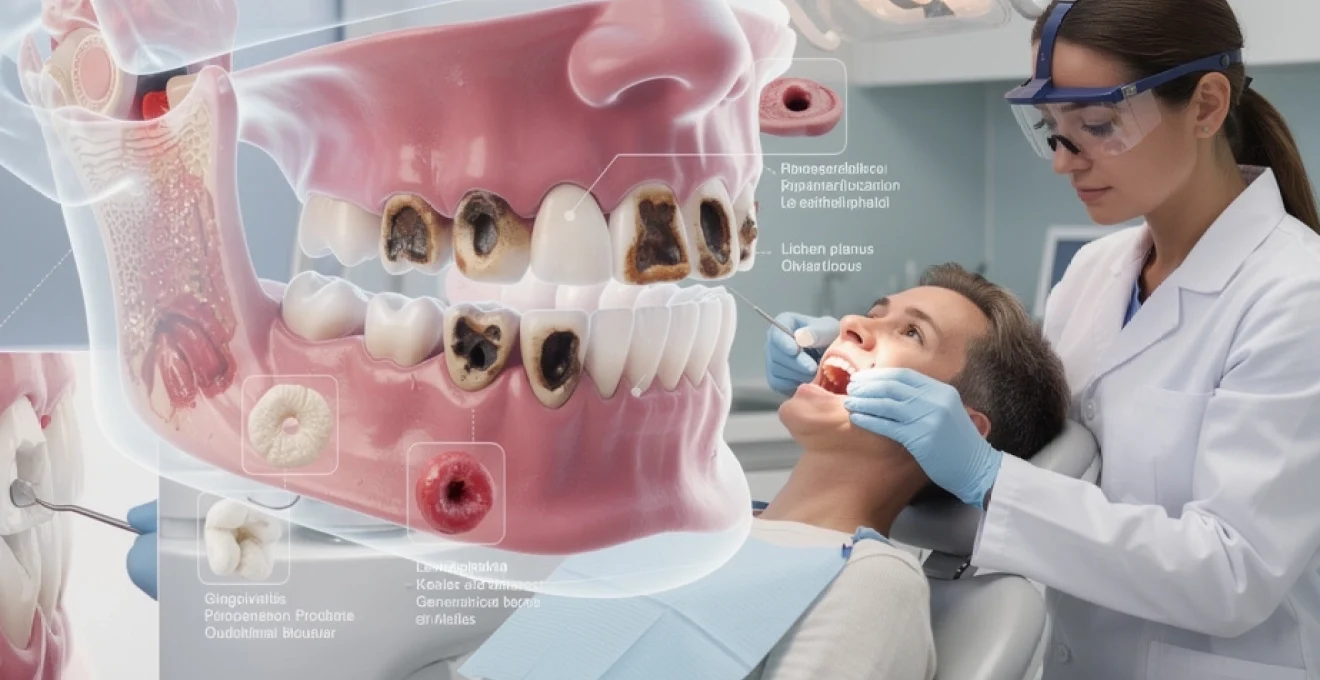
La cavité buccale constitue un écosystème complexe où cohabitent plus de 700 espèces bactériennes différentes. Cette diversité microbienne, associée aux contraintes mécaniques constantes et aux variations de pH, crée un environnement propice au développement de nombreuses pathologies. Les affections bucco-dentaires représentent aujourd’hui la quatrième pathologie la plus coûteuse dans les pays industrialisés, touchant près de 3,9 milliards de personnes dans le monde selon l’Organisation mondiale de la santé. Comprendre les mécanismes physiopathologiques de ces maladies s’avère essentiel pour tout praticien souhaitant optimiser sa pratique clinique et améliorer la prise en charge de ses patients.
Caries dentaires : mécanismes physiopathologiques et classifications cliniques
La carie dentaire demeure la pathologie infectieuse la plus répandue au monde, affectant 2,4 milliards de personnes selon les dernières données épidémiologiques. Cette maladie multifactorielle résulte d’un déséquilibre entre les processus de déminéralisation et de reminéralisation de l’émail dentaire, orchestré par des facteurs bactériens, alimentaires et individuels.
Processus de déminéralisation amélaire par streptococcus mutans
Le processus carieux débute par l’adhésion de Streptococcus mutans à la pellicule acquise exogène. Cette bactérie cariogène synthétise des glucosyltransférases qui permettent la formation de glucanes insolubles à partir du saccharose alimentaire. Ces polysaccharides constituent la matrice extracellulaire du biofilm dentaire, créant un microenvironment anaérobie favorable à la prolifération bactérienne.
La métabolisation des hydrates de carbone par les bactéries acidogènes génère une chute du pH local en dessous du seuil critique de 5,5. Cette acidification provoque la dissolution des cristaux d’hydroxyapatite, libérant des ions calcium et phosphate dans le milieu buccal. Le phénomène de déminéralisation progresse de manière centripète, créant les lésions carieuses caractéristiques.
Classification black : cavités de classe I à VI selon localisation
La classification de Black, établie en 1908, demeure la référence internationale pour la catégorisation anatomique des lésions carieuses. Cette systématisation distingue six classes principales selon la localisation des cavités. Les caries de classe I affectent les faces occlusales des dents postérieures et les faces palatines des incisives maxillaires, zones particulièrement sujettes à la rétention alimentaire.
Les lésions de classe II concernent les faces proximales des prémolaires et molaires, souvent difficiles à diagnostiquer cliniquement sans examens radiographiques complémentaires. Les classes III et IV touchent respectivement les faces proximales des incisives et canines sans ou avec atteinte de l’angle incisif. La classe V regroupe les caries cervicales, tandis que la classe VI, ajoutée ultérieurement, englobe les lésions des cuspides et bords incisifs.
Caries radiculaires et lésions cervicales non carieuses
Les caries radiculaires représentent un défi clinique majeur chez les patients âgés présentant des récessions gingivales. Ces lésions se développent sur la cémentine exposée, matériau moins minéralisé que l’émail et donc plus vulnérable aux attaques acides. Le seuil critique de déminéralisation cémentaire s’établit à pH 6,2, supérieur à celui
supra-gingival. Cliniquement, les caries radiculaires se présentent comme des zones ramollies brunâtres ou jaunâtres, souvent circonférentielles autour du collet. Leur progression est rapide, d’où la nécessité d’un dépistage régulier chez le sujet âgé ou polymédiqué (xérostomie, traitements sialoprives).
À côté des caries radiculaires véritables, on distingue les lésions cervicales non carieuses, regroupant l’abrasion, l’érosion et l’abfraction. L’abrasion résulte de contraintes mécaniques répétées (brossage traumatique, brosses trop dures, mouvements horizontaux), tandis que l’érosion est liée à des attaques chimiques exogènes (boissons acides, troubles du comportement alimentaire) ou endogènes (reflux gastro-œsophagien). L’abfraction correspond à une micro-fracturation de l’émail cervical induite par des contraintes occlusales excentrées. Le diagnostic repose sur l’aspect clinique (biseaux lisses, en « coup d’ongle », absence de tissu déminéralisé), l’interrogatoire et parfois des photographies de suivi.
Diagnostic différentiel entre caries occlusales et fluorose dentaire
Le diagnostic différentiel entre caries occlusales débutantes et fluorose dentaire est parfois délicat, en particulier chez l’adolescent. La carie occlusale se manifeste initialement par une tache blanche mate, rugueuse à la sonde, souvent localisée au fond d’un sillon profond. À un stade plus avancé, une coloration brune ou noire, associée à un ramollissement de la dentine sous-jacente, confirme la nature carieuse.
La fluorose dentaire, consécutive à une ingestion excessive de fluor durant l’amélogenèse, se traduit par des opacités diffuses, crayeuses ou striées, souvent bilatérales et symétriques. La surface amélaire reste lisse, dure au sondage, sans perte de substance nette. Contrairement à la carie, il n’existe pas de zone de ramollissement sous-jacente ni de sensibilité provoquée ciblée. L’analyse contextuelle (zone géographique, antécédents d’apport fluoré élevé) et, si nécessaire, des clichés bite-wing aident à trancher.
Sur le plan thérapeutique, les caries occlusales nécessitent une restauration après excavation sélective, tandis que les fluoroses légères relèvent plutôt de techniques esthétiques conservatrices (micro-abrasion, éclaircissement, infiltrations résineuses). Pour le praticien, l’enjeu est d’éviter le sur-traitement d’opacités fluorotiques stables et asymptomatiques, tout en ne laissant pas évoluer des caries débutantes masquées par un aspect pigmenté trompeur.
Maladies parodontales : gingivites et parodontites selon classification AAP 2017
Les maladies parodontales regroupent un ensemble d’affections inflammatoires affectant les tissus de soutien de la dent : gencive, ligament parodontal, cément et os alvéolaire. Selon la classification AAP 2017, on distingue principalement les gingivites induites par la plaque et les parodontites, désormais stadifiées (I à IV) et classées en grades (A à C) selon la sévérité et la vitesse de progression. Dans tous les cas, le dénominateur commun reste l’accumulation de biofilm bactérien, modulée par des facteurs de risque comme le tabac, le diabète ou les prédispositions génétiques.
Gingivite induite par biofilm bactérien : signes cliniques et indices CPITN
La gingivite induite par la plaque est la forme la plus fréquente de pathologie parodontale. Cliniquement, elle se traduit par une rougeur marginale, un œdème gingival, une perte de la festonisation physiologique et surtout un saignement au sondage. Vous remarquez parfois un saignement au brossage ou lors de l’utilisation du fil dentaire ? C’est souvent le premier signe d’alerte d’une gingivite débutante.
Pour objectiver cette inflammation, plusieurs indices parodontaux sont disponibles, dont le CPITN (Community Periodontal Index of Treatment Needs). Ce dernier utilise une sonde spécifique à bille et permet de classer chaque sextant selon la profondeur des poches, la présence de tartre et de saignement. Un code 0 signe un parodonte sain, tandis que les codes 1 et 2 traduisent une gingivite nécessitant respectivement une motivation à l’hygiène et/ou un détartrage-surinstrumentation. L’absence de perte d’attache clinique différencie la gingivite de la parodontite, d’où l’importance d’un diagnostic précoce.
Parodontite chronique localisée versus généralisée
La parodontite, dans la nouvelle classification, est définie comme une maladie inflammatoire chronique caractérisée par une destruction progressive de l’appareil d’attache et de l’os alvéolaire. On distingue classiquement les formes localisées (atteinte < 30 % des dents) et généralisées (≥ 30 % des dents). Cette distinction a des implications pronostiques et thérapeutiques, notamment en termes de planification des séances de surfaçage radiculaire et de suivi.
Sur le plan clinique, la parodontite se manifeste par des poches pathologiques (≥ 4 mm), une perte d’attache clinique, une mobilité dentaire et parfois des migrations dentaires secondaires (diastèmes récents, « éventail antérieur »). Radiographiquement, on observe une résorption osseuse horizontale ou verticale. La forme localisée touche souvent les secteurs postérieurs ou certains groupes dentaires, tandis que la forme généralisée affecte de larges portions de l’arcade. Selon la classification AAP 2017, la stadification (I à IV) repose sur l’étendue des destructions, la complexité du cas (défauts infra-osseux, perte de dents) et l’impact fonctionnel.
Parodontite agressive : formes juvéniles et progression rapide
Les parodontites dites « agressives » correspondent aujourd’hui, dans la nouvelle classification, à des parodontites de grade C, caractérisées par une progression rapide disproportionnée par rapport au niveau de plaque observé. Elles touchent préférentiellement les sujets jeunes ou d’âge moyen, souvent avec un terrain génétique défavorable. La forme anciennement appelée « juvénile » intéressait fréquemment les premières molaires et incisives, avec une résorption osseuse marquée en coup de crayon.
Cliniquement, ces formes se manifestent par une perte d’attache importante, des poches profondes et une mobilité dentaire précoce, parfois sur des dents qui paraissent cliniquement peu entartrées. La flore parodontopathogène est souvent dominée par Aggregatibacter actinomycetemcomitans et Porphyromonas gingivalis. Devant un tableau évocateur, il est recommandé de proposer un dépistage familial et de combiner un traitement mécanique intensif (détartrage-surfaçage en quadrant ou en une seule séance) à une antibiothérapie adjuvante ciblée. Sans prise en charge rapide, la perte dentaire peut survenir en quelques années seulement.
Maladies parodontales nécrosantes : GUNA et PUNA
Les maladies parodontales nécrosantes regroupent la gingivite ulcéro-nécrosante aiguë (GUNA) et la parodontite ulcéro-nécrosante aiguë (PUNA). Ces entités, heureusement rares, se caractérisent par une douleur intense, un halitose fétide, des saignements spontanés et des ulcérations nécrotiques des papilles interdentaires (aspect « en coup de poinçon »). Elles surviennent préférentiellement chez des patients immunodéprimés, stressés, dénutris, ou en situation de grande fatigue.
Dans la PUNA, la destruction des tissus de soutien est rapide, avec exposition radiculaire, suppuration et parfois fièvre associée. Le traitement d’urgence repose sur un débridement doux, l’instauration d’un bain de bouche à base de chlorhexidine, et une antibiothérapie systémique (métronidazole ou association métronidazole/amoxicilline) en cas de signe général. Une fois la phase aiguë contrôlée, une prise en charge parodontale globale, incluant sevrage tabagique, correction des facteurs favorisants et suivi rapproché, est indispensable pour éviter les récidives.
Pathologies de la muqueuse buccale et lésions précancéreuses
La muqueuse buccale, véritable barrière interface entre l’environnement externe et l’organisme, peut révéler de nombreuses pathologies locales ou systémiques. Certaines lésions sont strictement bénignes, d’autres correspondent à des états potentiellement malins qu’il est capital de dépister précocement. Vous l’aurez compris : toute lésion persistant plus de 10 à 15 jours, même indolore, mérite un examen spécialisé et, si besoin, une biopsie.
Leucoplasie et érythroplasie : diagnostic histopathologique différentiel
La leucoplasie se définit cliniquement comme une plaque blanche de la muqueuse buccale ne pouvant être ni grattée ni rattachée à une autre pathologie connue. Il s’agit de la lésion potentiellement maligne la plus fréquente, fortement associée au tabac et à l’alcool. Histologiquement, on retrouve une hyperkératose, avec ou sans dysplasie épithéliale. Plus le degré de dysplasie est élevé, plus le risque de transformation en carcinome épidermoïde augmente.
L’érythroplasie, à l’inverse, se présente comme une plaque rouge, veloutée, bien limitée, souvent asymptomatique mais beaucoup plus à risque. Le taux de transformation maligne des érythroplasies est nettement supérieur à celui des leucoplasies, expliquant l’impératif de biopsie systématique. Le diagnostic histopathologique permet de différencier une hyperkératose bénigne, une dysplasie légère, modérée ou sévère, voire un carcinome in situ. La conduite à tenir associe l’élimination des facteurs irritatifs (tabac, alcool, prothèses traumatisantes), une exérèse chirurgicale des lésions dysplasiques significatives et un suivi clinique rapproché.
Lichen plan buccal : formes réticulaires et érosives
Le lichen plan buccal est une dermatose inflammatoire chronique d’origine auto-immune qui touche préférentiellement la face interne des joues, mais aussi la langue, les gencives et le palais. La forme réticulaire, la plus fréquente, se traduit par un réseau de stries blanches en « feuille de fougère » (stries de Wickham), souvent bilatérales et symétriques. Souvent asymptomatique, elle est découverte fortuitement au cours d’un examen de routine.
La forme érosive, en revanche, est volontiers douloureuse, avec des plages érythémateuses et des érosions superficielles, parfois recouvertes de pseudomembranes. Les patients décrivent des brûlures à l’alimentation, notamment aux aliments acides ou épicés. Le lichen plan étant considéré comme un état potentiellement malin, une biopsie est recommandée pour confirmer le diagnostic et évaluer le risque de transformation. Le traitement repose sur des corticoïdes topiques puissants (clobétasol, bétaméthasone), associés à une hygiène bucco-dentaire méticuleuse et à l’arrêt des irritants (tabac, alcool, restaurations métalliques inadaptées). Un suivi tous les 6 à 12 mois est généralement préconisé.
Aphtes récidivants : classification de lehner et facteurs déclenchants
Les aphtes récidivants constituent l’une des causes les plus fréquentes de douleur muqueuse aiguë. Selon la classification de Lehner, on distingue trois grands types : les aphtes mineurs, les aphtes majeurs et l’aphtose miliaire (ou herpétiforme). Les aphtes mineurs, les plus courants, mesurent moins de 1 cm, siègent préférentiellement sur les muqueuses mobiles (lèvres, joues, plancher buccal) et guérissent spontanément en 7 à 10 jours sans cicatrice.
Les aphtes majeurs dépassent 1 cm, sont plus profonds, très douloureux et laissent parfois une cicatrice fibreuse. L’aphtose miliaire se caractérise par de très nombreuses ulcérations millimétriques, souvent groupées, qui peuvent évoquer une primo-infection herpétique. De nombreux facteurs déclenchants ont été identifiés : stress, fatigue, traumatismes locaux, période menstruelle, certains aliments (noix, gruyère, agrumes), carences en fer, vitamine B12 ou acide folique, maladies systémiques (Behçet, maladie cœliaque, VIH). Le traitement est avant tout symptomatique (anesthésiques locaux, bains de bouche antiseptiques, corticoïdes topiques pour les formes sévères), associé à une exploration étiologique en cas d’aphtoses géantes ou très fréquentes.
Candidoses buccales : formes pseudomembraneuses et érythémateuses
Les candidoses buccales sont dues à la prolifération de champignons du genre Candida, principalement Candida albicans, normalement présents à l’état saprophyte. La forme pseudomembraneuse aiguë, ou muguet, se manifeste par des plaques blanchâtres qui se détachent au grattage, laissant une muqueuse rouge et saignante. Elle touche plus volontiers le nourrisson, le sujet âgé, ou les patients immunodéprimés ou sous antibiothérapie prolongée.
La forme érythémateuse se présente comme des zones rouge vif, parfois douloureuses ou brûlantes, notamment au niveau du palais chez le porteur de prothèse (stomatite prothétique) ou de la face dorsale de la langue (glossite losangique médiane). Le diagnostic peut être confirmé par un prélèvement mycologique, mais il est souvent clinique. Le traitement associe l’élimination des facteurs favorisant (hygiène insuffisante, prothèse ancienne, tabac, xérostomie, bains de bouche alcoolisés) à un antifongique topique (amphotéricine B, miconazole) ou systémique (fluconazole) selon la sévérité. Un nettoyage rigoureux des appareils amovibles, avec application locale de l’antifongique sur l’intrados, est incontournable.
Traumatismes dentaires : classification d’andreasen et protocoles d’urgence
Les traumatismes dentaires touchent particulièrement l’enfant et l’adolescent, avec un pic de fréquence entre 8 et 12 ans. La classification d’Andreasen permet de structurer la prise en charge en distinguant les lésions des tissus durs et de la pulpe (fêlures, fractures coronaires, coronoradiculaires, radiculaires) des lésions des tissus de soutien (contusions, subluxations, luxations, intrusions, extrusions et avulsions). Connaître cette classification, c’est disposer d’une véritable « check-list » en situation d’urgence.
En cas de fracture coronaire sans exposition pulpaire, la priorité sera de protéger la dentine exposée et, si possible, de recoller le fragment fracturé conservé dans du sérum physiologique ou du lait. En présence d’une exposition pulpaire récente sur dent immature, une coiffage pulpaire direct ou une pulpotomie partielle pourra être envisagé pour préserver la vitalité. Les déplacements dentaires (luxations) exigent une réduction douce et rapide, suivie d’une contention semi-rigide et d’un suivi radioclinique rapproché. L’objectif ? Préserver au maximum la vitalité pulpaire et limiter les complications à long terme comme la résorption ou l’ankylose.
Parmi les urgences extrêmes, l’avulsion d’une dent permanente occupe une place à part. Le geste clé est la réimplantation la plus rapide possible, idéalement dans les 30 minutes suivant le traumatisme. Si la réimplantation immédiate n’est pas envisageable, la dent doit être conservée dans un milieu humide approprié (lait, sérum physiologique, solution saline équilibrée). Au cabinet, après rinçage délicat de la racine sans grattage du cément, la dent est réinsérée dans l’alvéole, puis immobilisée à l’aide d’une attelle flexible. Une antibioprophylaxie et un rappel antitétanique sont discutés, et un protocole endodontique adapté à l’âge et au stade radiculaire sera planifié.
Pathologies de l’articulation temporo-mandibulaire selon critères RDC/TMD
Les pathologies de l’articulation temporo-mandibulaire (ATM) et de l’appareil manducateur représentent une cause fréquente de consultation pour douleurs orofaciales, claquements, blocages ou limitations d’ouverture buccale. Les critères diagnostiques RDC/TMD (Research Diagnostic Criteria for Temporomandibular Disorders), puis leur mise à jour en DC/TMD, ont permis de standardiser le diagnostic en distinguant trois grands groupes : les troubles musculaires, les troubles de l’articulation (déplacements discaux, arthralgies) et les affections dégénératives (arthrose).
Cliniquement, le patient peut décrire des douleurs préauriculaires, irradiant vers la tempe, la nuque ou les dents, aggravées à la mastication ou au réveil (bruxisme nocturne). Des bruits articulaires (claquements, crépitations) sont souvent perçus à l’ouverture ou à la fermeture de la bouche. L’examen clinique évalue l’amplitude d’ouverture, les déviations ou déviations en baïonnette, la palpation des muscles masticateurs et des têtes condyliennes. Des examens complémentaires (orthopantomogramme, IRM, CBCT) peuvent être indiqués selon la suspicion clinique.
La prise en charge des troubles de l’ATM est pluridisciplinaire : information et rassurance du patient, hygiène de vie (réduction du stress, limitation des parafonctions, alimentation molle transitoire), physiothérapie, orthèses occlusales de type gouttière de stabilisation, voire prise en charge psychologique en cas de bruxisme d’origine anxieuse. Les anti-inflammatoires non stéroïdiens ou les myorelaxants peuvent être utiles lors des poussées aiguës, tandis que les cas réfractaires ou associant des lésions structurales importantes relèvent parfois d’une approche spécialisée (infiltrations intra-articulaires, arthrocentèse, chirurgie).
Anomalies du développement dentaire : agénésies et malformations coronoradiculaires
Les anomalies du développement dentaire englobent un large spectre de situations, depuis l’absence de formation de certains germes jusqu’aux malformations de forme, de nombre ou de structure. Elles ont un impact fonctionnel et esthétique majeur, notamment chez l’enfant et l’adolescent, et nécessitent souvent une coordination entre pédodontiste, orthodontiste et chirurgien-dentiste généraliste. Les agénésies dentaires, par exemple, concernent 2 à 10 % de la population selon les études, les secondes prémolaires mandibulaires et les incisives latérales maxillaires étant les plus fréquemment absentes.
Les malformations coronoradiculaires regroupent les anomalies de forme (dents conoïdes, taurodontisme, dens in dente, fusion, germination) et de structure (amélogenèses imparfaites, dentinogenèses imparfaites). Ces anomalies se traduisent par des couronnes de taille inhabituelle, des racines courtes ou au contraire allongées, ou encore des émaux hypominéralisés très sensibles et fragiles. Pour le clinicien, la difficulté réside à la fois dans le diagnostic précoce (examen clinique et radiographique attentif) et dans la mise en place d’un plan de traitement global, intégrant restauration, orthodontie, voire implantologie à l’âge adulte.
En pratique, la prise en charge des agénésies repose souvent sur des solutions transitoires durant la croissance (mainteneurs d’espace, prothèses adhésives, composites) en attendant une réhabilitation prothétique ou implantaire définitive. Les malformations de structure nécessitent des restaurations protectrices précoces (scellements, overlays, couronnes pédiatriques) pour préserver la fonction masticatoire et limiter la douleur. Là encore, un suivi régulier et une bonne information du patient et de sa famille sont essentiels pour anticiper les différentes étapes du traitement et optimiser le pronostic à long terme.