Les maladies parodontales représentent aujourd’hui l’une des pathologies bucco-dentaires les plus répandues à l’échelle mondiale, affectant près de 50% de la population adulte sous différentes formes. Ces affections chroniques, souvent silencieuses dans leurs phases initiales, peuvent entraîner des conséquences dramatiques allant de la simple inflammation gingivale à la perte complète de dents. Face à cette réalité préoccupante, comprendre les mécanismes biologiques qui régissent ces pathologies devient essentiel pour mettre en place des stratégies préventives efficaces. La relation bidirectionnelle entre santé parodontale et santé générale, désormais solidement établie par la recherche scientifique, souligne l’importance cruciale d’une prévention rigoureuse pour votre bien-être global.
Anatomie parodontale et mécanismes pathogènes des gingivites et parodontites
Pour appréhender efficacement la prévention des maladies parodontales, vous devez d’abord comprendre l’architecture complexe des tissus de soutien dentaire et les processus biologiques qui conduisent à leur détérioration progressive.
Structure histologique du parodonte : gencive attachée, sulcus gingival et ligament alvéolo-dentaire
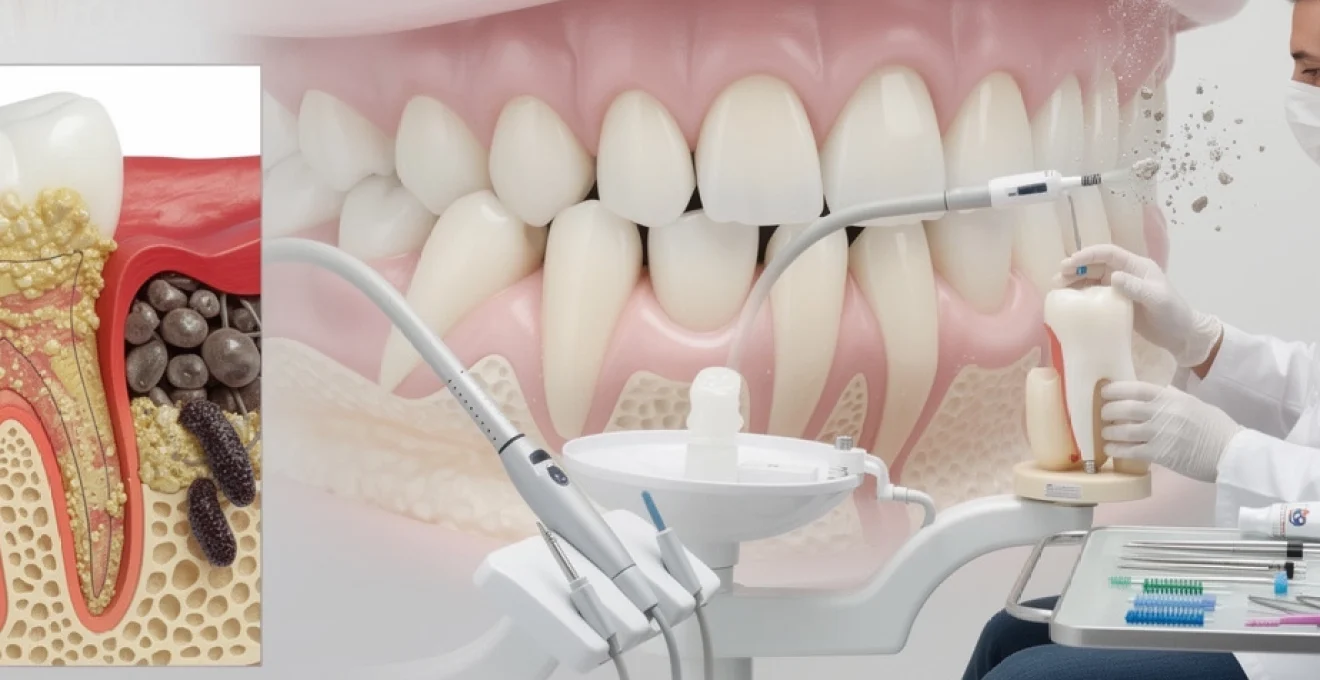
Le parodonte constitue un ensemble de tissus hautement spécialisés qui assurent l’ancrage et le maintien de vos dents dans l’os alvéolaire. La gencive attachée, cette bande de tissu kératinisé fermement adhérente au périoste sous-jacent, forme une barrière protectrice d’environ 3 à 5 millimètres de hauteur. Le sulcus gingival, ce sillon physiologique peu profond situé entre la dent et la gencive libre, constitue un environnement particulièrement vulnérable où s’accumulent les bactéries pathogènes. Le ligament alvéolo-dentaire, quant à lui, représente un tissu conjonctif fibré dense qui relie le cément radiculaire à l’os alvéolaire, absorbant les forces masticatoires tout en maintenant la vascularisation et l’innervation nécessaires à la vitalité dentaire.
Biofilm bactérien et accumulation de porphyromonas gingivalis dans les poches parodontales
Le biofilm dentaire représente bien plus qu’une simple accumulation bactérienne : il s’agit d’une communauté microbienne organisée, encapsulée dans une matrice extracellulaire de polysaccharides qui la protège des défenses immunitaires et des agents antimicrobiens. Parmi les plus de 700 espèces bactériennes identifiées dans la cavité buccale, Porphyromonas gingivalis occupe une place centrale dans l’étiologie des parodontites agressives. Cette bactérie anaérobie Gram-négative possède des facteurs de virulence sophistiqués, notamment des gingipaïnes qui dégradent les protéines tissulaires et des fimbriae qui facilitent l’adhésion aux surfaces dentaires. Les recherches récentes démontrent que ce pathogène peut survivre et proliférer à des profondeurs de poches parodontales supérieures à 6 millimètres, où les conditions anaérobies favorisent sa croissance exponentielle.
Cascade inflammatoire et destruction du tissu conjonctif par les métalloprotéinases matricielles
Lorsque votre système immunitaire détecte la présence du biofilm bactérien, il déclenche une réponse inflammatoire complexe médiée par des cytokines pro-inflammatoires telles que l’inter
leukine-1 bêta (IL‑1β), le facteur de nécrose tumorale alpha (TNF‑α) et les prostaglandines E2 (PGE2). Cette cascade inflammatoire, si elle devient chronique, stimule l’activation des ostéoclastes responsables de la résorption osseuse et induit la libération d’enzymes protéolytiques, dont les métalloprotéinases matricielles (MMP‑1, MMP‑8, MMP‑9). Ces MMP dégradent progressivement le collagène du ligament alvéolo-dentaire et la matrice extracellulaire de la gencive, entraînant un approfondissement des poches parodontales et une perte d’attache clinique. Autrement dit, ce ne sont pas seulement les bactéries qui détruisent le parodonte, mais surtout la réponse immunitaire déséquilibrée de votre organisme, comparable à un système de défense qui, en voulant éliminer l’ennemi, endommage aussi ses propres structures.
Cette dynamique explique pourquoi deux personnes exposées à un biofilm similaire ne développeront pas le même degré de maladie de gencives. Les facteurs génétiques, métaboliques (comme le diabète) et environnementaux (tabac, stress) modulent l’intensité de cette réponse inflammatoire et la production de métalloprotéinases matricielles. En clinique, la présence de saignements au sondage, de suppuration et de poches profondes traduit cette destruction tissulaire en cours. Intervenir précocement sur l’inflammation, par l’hygiène bucco-dentaire et des traitements parodontaux adaptés, permet de freiner cette cascade et de préserver le capital osseux. C’est précisément sur cette compréhension biologique fine que reposent les stratégies modernes de prévention des gingivites et parodontites.
Classification d’armitage et wiebe : distinguer gingivite réversible et parodontite agressive
La classification d’Armitage et Wiebe constitue une référence pour différencier les diverses formes de maladies parodontales et adapter la prise en charge. Elle distingue notamment la gingivite, limitée aux tissus mous et potentiellement réversible, des parodontites chroniques et agressives, caractérisées par une perte d’attache et de support osseux. Dans le cas de la gingivite, l’inflammation est confinée à la gencive marginale, sans atteinte du ligament alvéolo-dentaire ni de l’os alvéolaire, ce qui permet un retour à un état sain après élimination de la plaque dentaire bactérienne. À ce stade, un protocole d’hygiène bucco-dentaire rigoureux suffit souvent à restaurer l’équilibre.
La parodontite agressive, en revanche, se manifeste par une destruction rapide et disproportionnée du parodonte chez des sujets souvent jeunes, parfois en l’absence de dépôts de plaque massifs visibles. Cette forme est fréquemment associée à des pathogènes spécifiques comme Aggregatibacter actinomycetemcomitans et à des anomalies de la réponse immunitaire de l’hôte. Sur le plan clinique, on observe une mobilité dentaire précoce, des poches profondes et une résorption osseuse marquée sur les radiographies rétro-alvéolaires. Comprendre cette classification vous aide à saisir qu’une simple gingivite n’est pas anodine : elle peut, en l’absence de traitement, évoluer vers des stades plus sévères nécessitant des thérapies parodontales complexes.
Protocole d’hygiène bucco-dentaire pour éliminer la plaque dentaire bactérienne
La prévention des maladies de gencives repose avant tout sur un protocole d’hygiène bucco-dentaire précis et régulier, visant à perturber quotidiennement le biofilm bactérien. Vous vous demandez peut-être par où commencer pour réellement protéger vos gencives au quotidien ? En pratique, la combinaison d’une technique de brossage adaptée, d’un nettoyage interdentaire systématique et, si nécessaire, de dispositifs d’irrigation sous-gingivale constitue la base d’une stratégie préventive efficace. L’objectif est simple : réduire la charge bactérienne au niveau du sulcus gingival avant qu’elle ne se transforme en tartre et n’induise une gingivite ou une parodontite.
Technique de brossage bass modifiée avec brosse à poils souples 15/100ème
La technique de Bass modifiée est l’une des méthodes les plus recommandées pour le contrôle de la plaque dentaire le long de la ligne gingivale. Elle consiste à placer les brins d’une brosse à dents à poils souples de calibre 15/100ème à un angle de 45° par rapport à l’axe de la dent, en direction du sulcus gingival. De légers mouvements vibratoires horizontaux, de faible amplitude, permettent aux brins de pénétrer légèrement dans le sillon gingival afin de désorganiser le biofilm bactérien. Ce geste minutieux, répété dent par dent, assure un nettoyage supérieur de la zone critique où débutent la plupart des maladies de gencives.
Il est recommandé de consacrer au moins deux minutes, deux fois par jour, à ce brossage méthodique, en insistant sur les faces internes souvent négligées. Une brosse à dents à poils souples, voire extra-souples, limite les traumatismes mécaniques et le risque de récession gingivale, tout en étant suffisamment efficace sur la plaque. Si vous utilisez une brosse à dents électrique, sélectionnez un mode « gencives sensibles » et appliquez les mêmes principes d’orientation des brins le long du collet dentaire. En adoptant la technique de Bass modifiée, vous transformez un geste routinier en un véritable acte thérapeutique quotidien contre la gingivite et la parodontite.
Utilisation du fil dentaire ciré et brossettes interdentaires ISO calibrées
Le brossage, même parfaitement exécuté, ne permet pas d’éliminer la totalité de la plaque dentaire présente dans les espaces interdentaires. C’est là que le fil dentaire ciré et les brossettes interdentaires ISO calibrées jouent un rôle déterminant dans la prévention des maladies de gencives. Le fil dentaire ciré, glissé délicatement sous le point de contact et courbé en forme de « C » autour de chaque dent, permet de nettoyer les faces proximales jusque sous la papille gingivale. Utilisé une fois par jour, de préférence le soir, il réduit significativement les saignements gingivaux et la formation de poches parodontales superficielles.
Les brossettes interdentaires, disponibles en différents diamètres normalisés (ISO), sont particulièrement indiquées en présence d’espaces élargis, de récessions gingivales ou de travaux prothétiques. Votre chirurgien-dentiste peut mesurer vos espaces interdentaires et vous recommander le calibre exact à utiliser pour chaque zone, évitant ainsi les traumatismes ou l’inefficacité d’une brossette trop petite. En pratique, un mouvement de va-et-vient doux suffit à désorganiser le biofilm sans abîmer les gencives. Intégrer ces outils dans votre routine, c’est comme nettoyer les « zones mortes » où la brosse ne passe jamais, et donc réduire drastiquement le risque de parodontite.
Irrigation sous-gingivale avec hydropulseur waterpik et solutions antiseptiques
L’irrigation sous-gingivale à l’aide d’un hydropulseur de type Waterpik constitue un complément intéressant pour les patients présentant des poches parodontales, des appareils orthodontiques ou des restaurations complexes. Le principe repose sur un jet d’eau pulsé, parfois associé à une solution antiseptique, dirigé vers la ligne gingivale et les espaces interdentaires. Ce flux hydrodynamique aide à déloger les débris alimentaires et à réduire la charge bactérienne dans les zones difficiles d’accès. Bien qu’il ne remplace pas le brossage ni le nettoyage interdentaire mécanique, il contribue à améliorer le contrôle du biofilm dans les sulcus profonds.
Vous pouvez, sur avis de votre praticien, ajouter au réservoir des solutions antiseptiques à base de chlorhexidine à faible concentration ou d’huiles essentielles, afin de renforcer l’action antimicrobienne. L’utilisation quotidienne de l’hydropulseur, pendant une à deux minutes, s’intègre facilement à votre routine d’hygiène bucco-dentaire. Pour les patients ayant déjà une maladie parodontale, cette approche permet de maintenir plus longtemps les résultats obtenus après un traitement de détartrage et surfaçage radiculaire. C’est un peu comme utiliser un nettoyeur haute pression sur une façade : l’action mécanique de l’eau complète le travail de la brosse et des brossettes pour préserver la santé des gencives.
Dentifrices thérapeutiques au fluorure stanneux et triclosan pour contrôle microbien
Le choix du dentifrice n’est pas anodin lorsque l’on souhaite prévenir efficacement les maladies de gencives. Les dentifrices contenant du fluorure stanneux présentent une activité antibactérienne et anti-inflammatoire documentée, en plus de leur effet anticariogène. Ils contribuent à réduire la formation de plaque dentaire, la sensibilité gingivale et la profondeur des poches débutantes. Certains dentifrices ont également été formulés avec du triclosan associé à un copolymère, améliorant la rétention de l’agent sur les surfaces dentaires et prolongeant son action antimicrobienne sur le biofilm.
Dans un contexte de prévention, ces dentifrices thérapeutiques constituent un outil complémentaire, à condition d’être utilisés dans le cadre d’une hygiène quotidienne rigoureuse. Votre dentiste pourra vous recommander une formule spécifique en fonction de votre risque carieux, de la présence de sensibilité ou de signes de gingivite. Il est important de respecter les indications d’utilisation et de ne pas considérer le dentifrice comme une solution miracle : il agit comme un renfort chimique au nettoyage mécanique, un peu comme un désinfectant vient parfaire un nettoyage déjà bien effectué. En combinant une technique de brossage efficace avec un dentifrice adapté, vous optimisez la prévention des maladies parodontales.
Détartrage professionnel et surfaçage radiculaire par débridement mécanique
Malgré une hygiène bucco-dentaire rigoureuse, l’accumulation de tartre supra et sous-gingival est inévitable avec le temps. Or, ce tartre constitue un réservoir de bactéries pathogènes intimement adhérées à la surface radiculaire, contre lequel la brosse à dents reste impuissante. C’est là qu’intervient le détartrage professionnel associé au surfaçage radiculaire, réalisé par votre dentiste ou votre hygiéniste dentaire. Ce débridement mécanique vise à éliminer mécaniquement les dépôts minéralisés et à lisser les racines, afin de réduire la profondeur des poches parodontales et d’offrir un environnement propice à la réattache gingivale.
Détartrage supra et sous-gingival aux ultrasons piézoélectriques
Le détartrage aux ultrasons piézoélectriques constitue aujourd’hui la méthode de référence pour l’élimination rapide et efficace du tartre supra et sous-gingival. Les inserts ultrasoniques vibrent à haute fréquence, créant un phénomène de cavitation et de micro-bulles qui fragmente le tartre tout en limitant le traumatisme tissulaire. L’irrigation concomitante à l’eau contribue à refroidir la zone de travail et à évacuer les débris bactériens et calcifiés. Utilisé correctement, ce dispositif permet d’atteindre les sillons gingivaux et les poches peu profondes, réduisant ainsi la charge bactérienne responsable des maladies de gencives.
Le praticien adapte la puissance de l’appareil et la forme des inserts en fonction de la localisation des dépôts et de la sensibilité du patient. Vous pouvez ressentir de légères vibrations ou une sensibilité passagère, mais les bénéfices pour la santé parodontale sont considérables. En complément, un polissage des couronnes permet de lisser les surfaces et de retarder la recolonisation bactérienne. Un détartrage professionnel tous les 6 à 12 mois, selon votre profil de risque, reste une mesure incontournable pour prévenir la progression de la gingivite vers la parodontite.
Curetage fermé avec curettes gracey spécifiques par sextant
Lorsque des poches parodontales plus profondes sont présentes, un curetage fermé à l’aide de curettes manuelles de type Gracey devient nécessaire pour compléter le débridement ultrasonique. Ces instruments, conçus avec des angulations spécifiques pour chaque groupe de dents, permettent de travailler par sextant en suivant précisément la morphologie radiculaire. Le curetage fermé consiste à enlever non seulement le tartre sous-gingival, mais aussi le cément infecté et l’épithélium de poche, afin de créer une surface radiculaire lisse et biologiquement compatible avec une cicatrisation.
Cette procédure, réalisée sous anesthésie locale lorsque nécessaire, peut entraîner quelques sensibilités transitoires, mais elle est essentielle pour interrompre le processus inflammatoire et favoriser une réduction des poches. Votre dentiste vous donnera des consignes d’hygiène spécifiques après le curetage, ainsi que, parfois, un rinçage antiseptique pour accompagner la phase de cicatrisation. En respectant ces recommandations, vous optimisez les chances de stabiliser la maladie parodontale et d’éviter des interventions plus invasives, comme la chirurgie à lambeau.
Aéropolissage à la poudre de glycine pour élimination du biofilm mature
L’aéropolissage à la poudre de glycine représente une approche moderne et minimalement invasive pour éliminer le biofilm mature, notamment dans les poches parodontales peu profondes et autour des implants. Un jet d’air et d’eau propulse de fines particules de glycine, un acide aminé biocompatible, qui détachent le biofilm sans endommager les tissus mous ni les surfaces radiculaires. Cette technique est particulièrement bien tolérée par les patients et permet d’atteindre des zones difficiles d’accès avec les instruments traditionnels, comme les surfaces radiculaires exposées ou les furcations.
Intégré dans un programme de maintenance parodontale, l’aéropolissage contribue à maintenir un environnement sous-gingival sain entre les séances de détartrage et de surfaçage radiculaire plus lourdes. Il peut également être utilisé en prévention chez les patients à risque élevé de maladies de gencives, en complément d’une hygiène quotidienne attentive. En quelque sorte, il agit comme un « nettoyage de précision » ciblant le biofilm avant qu’il ne se recalcifie en tartre, prolongeant ainsi les effets bénéfiques des traitements parodontaux initiaux.
Facteurs de risque systémiques et modifications du mode de vie
La prévention des maladies de gencives ne se limite pas à la seule sphère buccale. De nombreux facteurs systémiques influencent la susceptibilité individuelle aux gingivites et parodontites, ainsi que la vitesse de progression de ces affections. Vous avez peut-être déjà remarqué que, malgré une hygiène correcte, certaines personnes développent plus facilement des problèmes de gencives ? Le diabète de type 2, le tabagisme, les déséquilibres nutritionnels ou encore le stress chronique modifient l’équilibre immunitaire et la capacité de cicatrisation des tissus parodontaux. Agir sur ces paramètres par des changements de mode de vie constitue donc un levier puissant pour renforcer la prévention.
Diabète de type 2 et hyperglycémie chronique : impact sur la cicatrisation parodontale
Le diabète de type 2 est aujourd’hui reconnu comme un facteur de risque majeur de maladie parodontale, dans une relation bidirectionnelle étroite. Une hyperglycémie chronique entraîne la formation de produits de glycation avancée (AGEs) qui altèrent la fonction des fibroblastes gingivaux et des cellules immunitaires, réduisant leur capacité à combattre les infections et à réparer les tissus. Par ailleurs, la microangiopathie diabétique diminue la perfusion sanguine des gencives, ce qui compromet l’apport en nutriments et en oxygène essentiels à la cicatrisation parodontale. Résultat : les gingivites sont plus fréquentes, plus sévères et évoluent plus rapidement vers la parodontite.
À l’inverse, une parodontite non contrôlée entretient un état inflammatoire systémique qui peut aggraver l’équilibre glycémique, rendant le diabète plus difficile à stabiliser. D’où l’importance, pour les patients diabétiques, de bénéficier d’un suivi parodontal rapproché et d’un programme d’hygiène bucco-dentaire renforcé. Une collaboration étroite entre votre dentiste et votre médecin traitant permet d’ajuster les traitements et de coordonner les mesures préventives. En améliorant simultanément la santé de vos gencives et le contrôle de votre glycémie, vous agissez sur deux fronts complémentaires pour protéger votre santé générale.
Tabagisme et vasoconstriction gingivale : réduction de l’apport en oxygène tissulaire
Le tabagisme constitue l’un des facteurs de risque les plus puissants et les mieux documentés dans la survenue et la progression des maladies de gencives. La nicotine et les autres substances toxiques de la fumée de cigarette induisent une vasoconstriction gingivale, réduisant l’apport sanguin et donc l’oxygénation des tissus parodontaux. Cette hypoxie tissulaire perturbe la réponse immunitaire locale et rallonge les délais de cicatrisation après un détartrage ou une chirurgie parodontale. Paradoxalement, les gencives des fumeurs saignent parfois moins, non pas parce qu’elles sont en meilleure santé, mais parce que les vaisseaux sont contractés, masquant ainsi un état inflammatoire sous-jacent.
Les études montrent que les fumeurs présentent plus de poches profondes, une perte osseuse plus étendue et un risque accru d’échec des implants dentaires. Arrêter de fumer, ou au minimum réduire significativement sa consommation, fait donc partie intégrante de toute stratégie de prévention des parodontites. Votre chirurgien-dentiste peut vous orienter vers des programmes d’aide au sevrage tabagique et adapter votre plan de traitement en tenant compte de ce facteur. En cessant le tabac, vous offrez à vos gencives une meilleure vascularisation, une réponse immunitaire plus efficace et une capacité de cicatrisation nettement améliorée.
Déficits nutritionnels en vitamine C, vitamine D et coenzyme Q10
L’état nutritionnel joue également un rôle important dans le maintien de la santé parodontale. La vitamine C, par exemple, est essentielle à la synthèse du collagène et à l’intégrité des tissus conjonctifs gingivaux. Une carence prolongée peut se traduire par des gencives fragiles, œdématiées et sujettes au saignement, favorisant l’installation d’une gingivite. La vitamine D, quant à elle, intervient dans le métabolisme phosphocalcique et la modulation de la réponse immunitaire : un déficit est associé à une densité osseuse plus faible et à une susceptibilité accrue aux infections parodontales. Enfin, la coenzyme Q10, impliquée dans la production d’énergie mitochondriale, pourrait participer à la vitalité des fibroblastes gingivaux.
Adopter une alimentation variée, riche en fruits et légumes frais, en poissons gras et en sources de protéines de qualité, contribue donc indirectement à prévenir les maladies de gencives. Dans certains cas, des compléments en vitamine D ou en coenzyme Q10 peuvent être envisagés, après avis médical, pour optimiser la cicatrisation parodontale, notamment chez les patients à risque élevé. Vous l’aurez compris : ce que vous mettez dans votre assiette influence aussi la capacité de vos gencives à résister à l’agression bactérienne et à se réparer après un traitement.
Surveillance clinique et examens complémentaires parodontaux
Mettre en place une bonne hygiène bucco-dentaire et corriger les facteurs de risque systémiques ne suffit pas : une surveillance clinique régulière est indispensable pour détecter précocement les signes de maladies de gencives. Pourquoi attendre que vos dents bougent ou que la douleur apparaisse pour consulter ? Les maladies parodontales évoluent souvent de manière silencieuse, et seul un examen parodontal complet permet d’évaluer l’état réel de vos tissus de soutien. Sondage au niveau de chaque dent, analyse du saignement, radiographies ciblées et, dans certains cas, tests microbiologiques, constituent la base d’un suivi parodontal rigoureux.
Sondage parodontal avec sonde graduée williams et indice de saignement de mühlemann
Le sondage parodontal est l’examen clinique de référence pour mesurer la profondeur des poches et évaluer la perte d’attache autour de chaque dent. À l’aide d’une sonde graduée de type Williams, marquée en millimètres, le praticien explore délicatement le sulcus gingival en six points par dent (méso-vestibulaire, médio-vestibulaire, disto-vestibulaire, méso-lingual, médio-lingual, disto-lingual). Une profondeur inférieure ou égale à 3 mm, sans saignement, correspond généralement à un état sain, tandis que des mesures supérieures suggèrent la présence de poches parodontales nécessitant une prise en charge.
Parallèlement, l’indice de saignement de Mühlemann permet de quantifier la tendance des gencives à saigner au sondage, indicateur sensible d’inflammation active. Un pourcentage élevé de sites saignants traduit une gingivite ou une parodontite insuffisamment contrôlée, malgré une éventuelle absence de symptômes ressentis par le patient. En suivant ces indices au fil des consultations, votre dentiste peut objectiver l’efficacité de vos efforts d’hygiène et ajuster les recommandations. Ce suivi chiffré, un peu comme un « bilan sanguin » pour vos gencives, vous donne une vision claire de l’évolution de votre santé parodontale.
Radiographies rétro-alvéolaires et cone beam pour évaluation de la résorption osseuse
Les radiographies rétro-alvéolaires complètent l’examen clinique en offrant une vision détaillée de l’os alvéolaire entourant chaque dent. Elles permettent de visualiser la hauteur du septum interdentaire, la présence de cratères osseux, de lésions de furcation ou d’images d’infection périapicale pouvant compliquer le tableau parodontal. En comparant des clichés pris à différentes périodes, le praticien peut évaluer la progression ou la stabilisation de la résorption osseuse, et donc l’efficacité du traitement des maladies de gencives.
Dans les situations plus complexes, notamment en cas de parodontite avancée ou de projet implantaire, un examen volumique de type cone beam (CBCT) peut être indiqué. Cet outil d’imagerie tridimensionnelle offre une analyse fine de l’épaisseur et de la densité de l’os, de la morphologie radiculaire et des rapports avec les structures anatomiques voisines. Ces informations sont précieuses pour planifier des chirurgies parodontales régénératrices ou des greffes osseuses, en minimisant les risques et en optimisant les résultats. Ainsi, l’imagerie radiologique joue un rôle central dans la prévention secondaire, en guidant les décisions thérapeutiques avant l’apparition de complications irréversibles.
Tests microbiologiques PCR pour identification des pathogènes parodontopathogènes
Dans certains cas, en particulier lors de parodontites agressives ou réfractaires aux traitements conventionnels, des tests microbiologiques basés sur la PCR (réaction de polymérisation en chaîne) peuvent être réalisés. Un échantillon de biofilm est prélevé dans les poches parodontales à l’aide de cônes de papier stériles, puis analysé en laboratoire pour identifier la présence et la concentration de bactéries parodontopathogènes spécifiques, telles que Porphyromonas gingivalis, Tannerella forsythia ou Treponema denticola. Cette approche permet de mieux comprendre le profil infectieux individuel et d’adapter, si nécessaire, la stratégie thérapeutique.
Les résultats de ces tests peuvent orienter l’utilisation ciblée d’antibiotiques systémiques ou locaux, en complément du débridement mécanique, afin d’éradiquer plus efficacement les souches les plus virulentes. Ils sont également utiles pour le suivi à long terme, en vérifiant la disparition ou la réduction significative des pathogènes après traitement. Bien que ces analyses ne soient pas indispensables dans tous les cas, elles représentent un outil précieux pour la prise en charge des formes sévères de maladies de gencives, en personnalisant davantage la prévention et la thérapie.
Traitements adjuvants et thérapies antimicrobiennes ciblées
Au-delà du nettoyage mécanique et des modifications du mode de vie, certains patients nécessitent des traitements adjuvants pour contrôler plus efficacement les infections parodontales. Vous vous demandez peut-être si des antibiotiques ou des antiseptiques peuvent compléter votre prévention des maladies de gencives ? Utilisés judicieusement, ces agents antimicrobiens ciblés peuvent en effet renforcer la réduction du biofilm pathogène, surtout dans les formes agressives ou réfractaires. Toutefois, ils ne remplacent jamais le détartrage et le surfaçage radiculaire, qui restent le socle de toute thérapie parodontale.
Les antibiotiques systémiques (comme l’association amoxicilline-métronidazole) peuvent être prescrits sur de courtes périodes, en complément d’un débridement approfondi, pour diminuer la charge bactérienne dans les parodontites sévères. Des antibiotiques locaux, sous forme de gels ou de micro-sphères insérés directement dans les poches, permettent également une concentration élevée sur le site d’infection, avec un impact systémique limité. Parallèlement, des bains de bouche à base de chlorhexidine à 0,12–0,2 %, utilisés sur des périodes limitées, aident à contrôler la plaque dans les phases aiguës ou post-opératoires.
D’autres approches émergentes, comme les probiotiques oraux, visent à rééquilibrer la flore buccale en favorisant les bactéries bénéfiques au détriment des pathogènes. Bien que la recherche soit encore en cours, ces thérapies pourraient, à terme, compléter les stratégies classiques de prévention des maladies de gencives. Dans tous les cas, la décision de recourir à des traitements adjuvants doit être prise conjointement avec votre chirurgien-dentiste ou votre parodontiste, après une évaluation individualisée de votre risque et de votre profil microbien. En combinant intelligemment ces outils avec une hygiène rigoureuse et des contrôles réguliers, vous mettez toutes les chances de votre côté pour conserver des gencives saines à long terme.