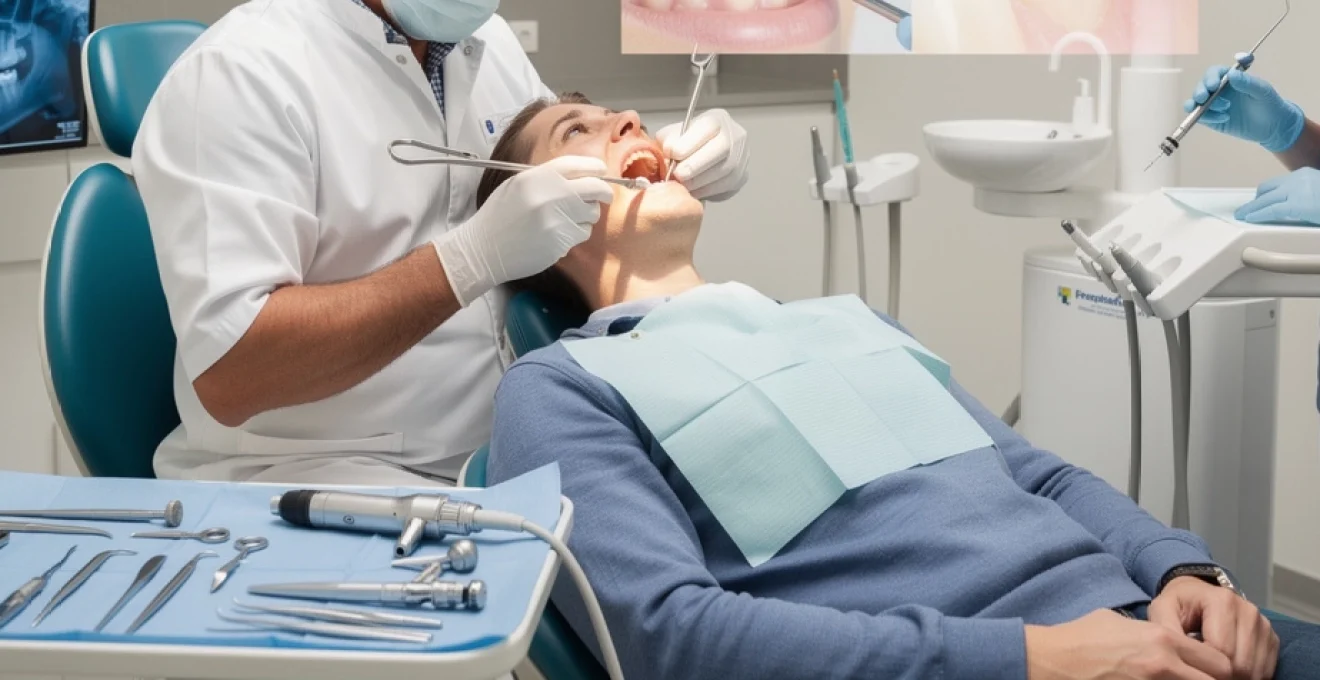
L’extraction dentaire représente l’un des actes chirurgicaux les plus fréquents en odontologie, touchant chaque année des millions de patients à travers le monde. Cette intervention, bien qu’elle puisse susciter des appréhensions, suit des protocoles rigoureux et éprouvés qui garantissent la sécurité et le confort du patient. Que ce soit pour une carie profonde, une dent de sagesse incluse ou une fracture radiculaire, chaque extraction nécessite une approche méthodique adaptée à la complexité anatomique spécifique.
La réussite d’une avulsion dentaire repose sur trois piliers fondamentaux : une préparation préopératoire minutieuse, l’utilisation d’instruments spécialisés adaptés à chaque situation clinique, et la maîtrise de techniques chirurgicales précises. Les praticiens modernes disposent aujourd’hui d’un arsenal thérapeutique sophistiqué qui permet de traiter efficacement les cas les plus complexes tout en minimisant les complications postopératoires.
Préparation préopératoire et anesthésie locale pour l’avulsion dentaire
La phase préparatoire constitue le socle d’une extraction dentaire réussie. Cette étape cruciale débute par un examen clinique approfondi associé à une anamnèse complète du patient. Le praticien évalue non seulement l’état de la dent à extraire, mais également les structures anatomiques environnantes, les facteurs de risque systémiques et les contre-indications potentielles. Cette évaluation globale permet d’anticiper les difficultés opératoires et d’adapter la stratégie chirurgicale en conséquence.
Administration de la lidocaïne avec épinéphrine en infiltration péri-apicale
L’anesthésie locale représente un élément déterminant du succès opératoire. La lidocaïne à 2% avec épinéphrine au 1/100 000 constitue la solution de référence pour la plupart des extractions dentaires. Cette association pharmacologique offre un double avantage : la lidocaïne assure un blocage nerveux efficace d’une durée de 60 à 90 minutes, tandis que l’épinéphrine induit une vasoconstriction locale qui prolonge l’anesthésie et limite le saignement peropératoire.
La technique d’infiltration péri-apicale nécessite une injection lente et progressive, généralement réalisée en deux temps. Le praticien injecte d’abord une petite quantité d’anesthésique au niveau vestibulaire, puis complète l’anesthésie du côté lingual ou palatin selon la localisation de la dent. Cette approche graduée minimise l’inconfort du patient tout en assurant une diffusion homogène du produit anesthésique.
Techniques d’anesthésie tronculaire pour molaires mandibulaires
Les extractions de molaires mandibulaires, particulièrement complexes en raison de la densité osseuse et de l’innervation spécifique de cette région, requièrent souvent une anesthésie tronculaire. Cette technique vise à bloquer le nerf alvéolaire inférieur avant son entrée dans le canal mandibulaire. L’injection s’effectue au niveau de l’épine de Spix, repère anatomique situé sur la face interne de la branche montante de la mandibule.
Le succès de cette anesthésie dépend largement de la précision du geste et de la connaissance anatomique du praticien. Une fois réalisée correctement, l’anesthésie tronculaire procure une insensibilisation profonde et durable de toutes les dents du quadrant concerné, facilitant grandement les extractions multiples ou les intervent
ion complexes. Le patient ne ressent alors que des sensations de pression ou de vibration, sans douleur aiguë. En complément, le praticien peut réaliser une anesthésie du nerf buccal ou lingual lorsque l’intervention implique un décollement muqueux plus étendu ou une extraction de dent de sagesse mandibulaire.
Chez certains patients (anxiété importante, antécédents de soins difficiles, interventions longues), cette anesthésie tronculaire peut être associée à une sédation consciente. L’objectif reste toujours le même : offrir un confort optimal, limiter le stress et permettre au chirurgien-dentiste de travailler dans des conditions idéales, avec une coopération maximale du patient pendant l’extraction dentaire.
Protocole de désinfection du champ opératoire avec chlorhexidine
Une fois l’anesthésie obtenue, la désinfection du champ opératoire constitue une étape incontournable pour limiter le risque d’infection après une extraction de dent. La chlorhexidine, sous forme de solution aqueuse ou alcoolique à faible concentration (0,12 à 0,2 % en bouche), est l’antiseptique de référence en odontologie. Elle présente un large spectre antibactérien et une excellente substantivité, c’est-à-dire une rémanence prolongée sur les tissus buccaux.
Concrètement, le protocole associe généralement un bain de bouche préopératoire de chlorhexidine pendant 30 à 60 secondes, suivi d’une désinfection locale de la gencive et de la dent avec des compresses ou des cotons imprégnés. Le praticien veille à nettoyer soigneusement le sillon gingival et les zones de plaque visibles. Cette préparation aseptique, parfois perçue comme un simple détail, réduit pourtant significativement la charge bactérienne au niveau du site d’extraction et participe à une cicatrisation alvéolaire plus sereine.
Dans certains cas à risque (patients immunodéprimés, diabétiques mal équilibrés, extraction chirurgicale de dents de sagesse incluses, foyers infectieux importants), le protocole de désinfection peut être renforcé. Vous vous demandez peut-être si ces précautions sont vraiment nécessaires pour “simplement enlever une dent” ? C’est justement cette rigueur, en apparence discrète, qui explique le faible taux d’infections postopératoires observé dans la plupart des études récentes en chirurgie orale.
Radiographie panoramique et cliché rétro-alvéolaire préopératoire
Avant de procéder à une extraction dentaire, l’analyse radiologique joue un rôle central dans la planification de l’acte. Le cliché rétro-alvéolaire offre une vue détaillée d’une ou de quelques dents, permettant d’évaluer précisément la longueur des racines, leur courbure, la présence de lésions apicales, ainsi que la densité osseuse locale. Ce type d’examen est souvent suffisant pour une extraction simple d’incisive, de prémolaire ou de molaire peu complexe.
La radiographie panoramique, quant à elle, fournit une vision globale des arcades dentaires, des articulations temporo-mandibulaires et des structures anatomiques adjacentes (sinus maxillaires, canal mandibulaire, nerf alvéolaire inférieur). Elle est particulièrement indiquée pour les extractions de dents de sagesse, les extractions multiples ou les situations anatomiques douteuses. Grâce à ce bilan, le praticien peut anticiper les difficultés : racines proches du nerf, rapport avec le sinus, dents incluses ou malpositionnées.
Dans les cas les plus complexes, un examen en cone beam CT (CBCT) peut être demandé afin d’obtenir une reconstruction 3D de la zone. Cela permet par exemple de visualiser finement la relation entre une racine molaire et le canal mandibulaire, et de limiter ainsi le risque de lésion nerveuse. On pourrait comparer cette étape à la préparation d’un itinéraire sur une carte avant un trajet délicat : plus le praticien dispose d’informations, plus le “parcours” de l’extraction de dent se fait en sécurité, pour vous comme pour lui.
Instrumentation chirurgicale spécialisée en odontologie extractionnelle
Au-delà de la technique, la qualité de l’extraction dépend étroitement du choix et de la maîtrise des instruments utilisés. L’odontologie extractionnelle moderne repose sur un ensemble d’instruments spécifiquement conçus pour s’adapter à la morphologie dentaire et à la configuration osseuse. Chaque davier, pince, élévateur ou fraise répond à une indication précise et vise à concilier efficacité opératoire et préservation maximale des tissus.
Pour le patient, ces outils peuvent sembler impressionnants. Pourtant, bien utilisés, ils permettent justement de rendre l’extraction plus atraumatique, de limiter les fractures radiculaires et de favoriser une meilleure cicatrisation alvéolaire. Voyons comment ces instruments interviennent successivement pendant l’avulsion dentaire, de la luxation initiale jusqu’au curetage final de l’alvéole.
Utilisation des daviers de kocher et pinces de lucas selon la morphologie radiculaire
Les daviers de Kocher constituent les instruments emblématiques de l’extraction de dent. Leur forme est adaptée à la région traitée : daviers droits pour les incisives, à becs plus volumineux pour les molaires, ou encore spécifiques pour les racines. La clé de leur efficacité réside dans l’ajustement précis de leurs mors sur le col de la dent, en prenant appui au plus apical possible pour assurer une bonne prise sans fracturer la couronne fragile.
Les pinces de Lucas, quant à elles, sont particulièrement indiquées pour la préhension de racines résiduelles ou de fragments dentaires. Leur design facilite l’accès dans des alvéoles profondes ou étroites, là où un davier standard serait trop encombrant. Le choix entre ces différents instruments se fait en fonction de la morphologie radiculaire (racines coniques, divergentes, fusionnées) et de la situation clinique (dent intacte, couronne fracturée, racine isolée).
On peut comparer cette sélection d’instruments à celle d’un mécanicien qui choisit une clé adaptée à chaque type d’écrou : un outil inadapté oblige à forcer, augmente le risque de casse et complique toute la suite du travail. De la même façon, des daviers de Kocher et des pinces de Lucas bien choisis rendent l’extraction plus douce, plus contrôlée et réduisent le risque de complications peropératoires.
Élévateurs de couland et syndesmotomes pour luxation dentaire
Avant même l’utilisation des daviers, la plupart des extractions débutent par une phase de luxation dentaire. Les élévateurs de Couland sont alors mis en œuvre pour mobiliser doucement la dent dans son alvéole. En agissant comme un levier, ils permettent d’élargir légèrement l’espace parodontal et de rompre progressivement les fibres du ligament alvéolo-dentaire. Cette étape de subluxation contrôlée facilite ensuite la préhension de la dent avec le davier.
Les syndesmotomes jouent un rôle complémentaire en sectionnant de manière précise les fibres gingivales qui entourent le col de la dent. Utilisés en périphérie, ils limitent les déchirures de la gencive et contribuent à un abord plus net du site opératoire. Vous vous demandez pourquoi tant d’attention est portée à ces fibres microscopiques ? Parce qu’une luxation bien menée, grâce aux élévateurs et aux syndesmotomes, réduit le traumatisme osseux et diminue la douleur ainsi que le gonflement postopératoires.
Dans les cas où la dent est très ankylosée ou lorsque les racines sont fortement courbées, ces instruments deviennent encore plus essentiels. Ils permettent de travailler progressivement, par petites mobilisations successives, plutôt que de tenter une avulsion brutale. Cette approche douce est au cœur de l’extraction atraumatique moderne, surtout lorsqu’un projet d’implant dentaire ultérieur est envisagé.
Fraies chirurgicales lindemann pour ostéotomie péri-radiculaire
Lorsque l’accès à la dent est compromis par l’os environnant, comme pour certaines dents de sagesse incluses ou des racines fracturées sous le niveau osseux, une ostéotomie péri-radiculaire s’avère nécessaire. Les fraises chirurgicales Lindemann sont spécifiquement conçues pour ce type de geste. Leur forme allongée et leur pouvoir de coupe élevé permettent de retirer de fines couches d’os de manière contrôlée, en préservant autant que possible la structure de la crête alvéolaire.
Cette étape, souvent réalisée sous irrigation abondante pour éviter l’échauffement osseux, nécessite une grande précision. Le praticien retire uniquement la quantité d’os indispensable pour dégager la racine ou la couronne incluse, sans affaiblir la mandibule ou le maxillaire. Il s’agit d’un véritable travail de “sculpture” osseuse, où chaque millimètre compte, surtout à proximité de structures sensibles comme le nerf alvéolaire inférieur ou le sinus maxillaire.
Dans les extractions les plus complexes, les fraises Lindemann peuvent aussi être utilisées pour sectionner la dent elle-même en plusieurs fragments. Diviser une molaire en deux ou trois parties permet parfois de les extraire plus facilement, en respectant davantage l’os environnant. Là encore, cette approche segmentaire prépare une meilleure cicatrisation et, le cas échéant, une future réhabilitation par implant dentaire.
Curettes de lucas pour curetage alvéolaire post-extractionnel
Une fois la dent retirée, le travail chirurgical n’est pas terminé. Le curetage alvéolaire constitue une étape essentielle pour éliminer tous les débris présents dans l’alvéole. Les curettes de Lucas, grâce à leur forme incurvée et à leurs bords tranchants, permettent de retirer les tissus de granulation, les fragments de ligament, d’os ou de racine résiduelle qui pourraient gêner la cicatrisation.
Ce nettoyage minutieux vise à réduire la charge bactérienne locale et à favoriser la formation d’un caillot sanguin sain, base de la cicatrisation alvéolaire. Il est particulièrement important dans les extractions réalisées sur des dents infectées ou présentant une lésion apicale chronique. Sans ce curetage, le risque d’alvéolite ou d’infection secondaire est nettement augmenté.
Le chirurgien-dentiste profite également de cette étape pour palper les parois osseuses, vérifier l’absence de spicules tranchants et lisser au besoin les bords alvéolaires. Pour vous, patient, cela se traduit par une cicatrisation plus confortable, moins de douleurs et une moindre gêne à la mastication dans les jours qui suivent l’extraction de dent.
Techniques chirurgicales d’extraction selon la complexité anatomique
La technique d’extraction dentaire n’est jamais totalement standardisée : elle s’adapte à la dent, à l’os, à l’âge du patient et au contexte pathologique. Entre l’extraction simple d’une incisive mobile et l’avulsion chirurgicale d’une dent de sagesse incluse, le degré de complexité peut varier considérablement. Pourtant, le fil conducteur reste identique : préserver autant que possible les tissus tout en assurant une évacuation complète de la dent et de ses racines.
On distingue ainsi les extractions dites simples, lorsque la dent est visible et accessible, et les extractions chirurgicales ou complexes, nécessitant lambeau, ostéotomie et sutures. Dans la pratique quotidienne, le chirurgien-dentiste choisit la stratégie la moins invasive possible, mais n’hésite pas à opter pour une approche plus élaborée dès que l’anatomie le justifie, afin de limiter les risques peropératoires et les complications ultérieures.
Pour le patient, comprendre cette gradation des techniques aide à mieux anticiper la durée de l’intervention, les suites opératoires et les consignes post-extraction dentaire. C’est aussi ce qui explique que deux “simples extractions” puissent donner des expériences très différentes selon la complexité anatomique rencontrée.
Gestion des complications peropératoires spécifiques
Malgré une planification rigoureuse et une technique maîtrisée, certaines complications peropératoires peuvent survenir lors d’une extraction de dent. Elles sont le plus souvent bien connues et font l’objet de protocoles précis, permettant une prise en charge rapide et efficace. L’enjeu, pour le praticien, est d’identifier immédiatement la situation, de la contrôler et de limiter son impact sur la cicatrisation et le confort du patient.
Parmi ces complications, on retrouve notamment les fractures radiculaires, les difficultés d’hémostase, les communications bucco-sinusiennes après extraction de molaires supérieures ou encore les atteintes nerveuses potentielles lors d’extractions de molaires mandibulaires complexes. La bonne nouvelle pour vous : entre les progrès techniques et l’expérience clinique, ces événements restent relativement rares et, dans la grande majorité des cas, réversibles ou très bien gérés.
Le dialogue avec votre chirurgien-dentiste joue également un rôle clé. En l’informant de vos traitements (anticoagulants, antiagrégants, maladies générales), vous lui permettez d’anticiper certains risques, par exemple un saignement prolongé ou une infection accrue, et d’adapter la conduite opératoire en conséquence.
Protocole de cicatrisation alvéolaire et suites opératoires immédiates
Une fois l’extraction dentaire terminée, commence la phase de cicatrisation alvéolaire. Dans les premières minutes, un caillot sanguin se forme au fond de l’alvéole : c’est lui qui va protéger l’os et servir de matrice à la régénération des tissus. Le praticien place généralement une compresse sur la zone et vous demande de mordre dessus pendant 20 à 30 minutes pour stabiliser ce caillot et limiter les saignements.
Les heures suivantes, il est fréquent de ressentir une douleur modérée et un léger gonflement. Ces symptômes atteignent souvent un pic dans les 24 à 48 heures, puis diminuent progressivement. Des antalgiques adaptés, parfois associés à des anti-inflammatoires ou à des antalgiques de palier supérieur selon le cas, sont prescrits afin de maintenir un confort acceptable. Vous vous demandez combien de temps dure la cicatrisation après une extraction de dent ? La gencive se referme en 1 à 2 semaines dans la plupart des cas, mais l’os met plusieurs mois à se remodeler entièrement.
Les recommandations postopératoires visent à protéger le caillot et à prévenir les complications comme l’alvéolite sèche. Il est ainsi conseillé d’éviter de fumer, de boire à la paille ou de se rincer la bouche vigoureusement dans les 24 premières heures. L’application de glace par périodes de 10 à 15 minutes sur la joue permet de limiter l’œdème. À partir du lendemain, un brossage doux, à distance de la zone opérée, et éventuellement des bains de bouche antiseptiques prescrits par le dentiste favorisent une cicatrisation optimale.
Enfin, un rendez-vous de contrôle peut être prévu pour vérifier l’évolution de la plaie, retirer les fils s’ils ne sont pas résorbables et discuter, le cas échéant, des options de remplacement de la dent extraite (implant, bridge, prothèse amovible). Cette phase de suivi est l’occasion de répondre à vos dernières questions, de s’assurer de l’absence de douleur anormale ou d’infection, et de clôturer dans de bonnes conditions ce chapitre parfois appréhendé, mais le plus souvent très bien maîtrisé, qu’est l’extraction dentaire.