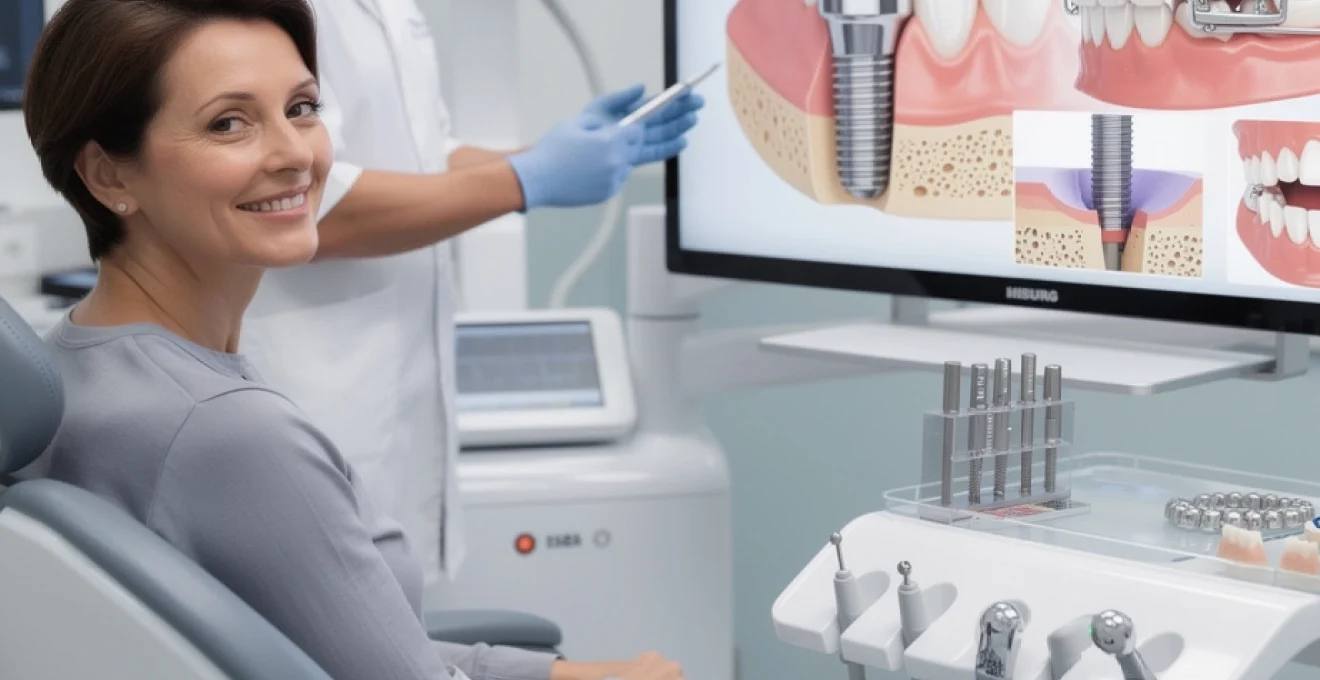
La perte d’une ou plusieurs dents représente un défi majeur pour la santé bucco-dentaire et le bien-être général des patients. Au-delà de l’impact esthétique évident, l’édentement peut provoquer des dysfonctionnements masticatoires, des troubles de l’élocution et une résorption osseuse progressive. Les conséquences psychologiques ne sont pas négligeables non plus : nombreux sont les patients qui développent une gêne sociale et perdent confiance en eux. Heureusement, la dentisterie moderne offre aujourd’hui un arsenal thérapeutique complet pour traiter efficacement tous les types d’édentement. Des implants dentaires aux prothèses amovibles sophistiquées, en passant par les bridges haute technologie, chaque solution présente des indications précises et des avantages spécifiques selon la situation clinique.
Implants dentaires : technique chirurgicale de référence pour l’édentement unitaire et multiple
L’implantologie moderne constitue aujourd’hui la référence thérapeutique pour le remplacement des dents manquantes. Cette discipline chirurgicale repose sur l’insertion d’une racine artificielle en titane ou en zircone dans l’os alvéolaire, permettant de reconstituer intégralement l’unité dentaire perdue. Les taux de succès dépassent désormais 95% à dix ans, faisant des implants dentaires une solution pérenne et fiable. Cette approche révolutionnaire présente l’avantage majeur de préserver l’intégrité des dents adjacentes, contrairement aux bridges conventionnels qui nécessitent une préparation des piliers sains.
La planification implantaire moderne s’appuie sur des technologies d’imagerie tridimensionnelle avancées. Le cone beam CT permet une analyse précise de la morphologie osseuse, de la densité tissulaire et des rapports anatomiques avec les structures nobles. Cette approche diagnostique minutieuse garantit une sélection optimale des sites implantaires et une prédictibilité maximale des résultats. Les logiciels de planification 3D permettent également une chirurgie guidée, réduisant significativement les risques opératoires et améliorant la précision du positionnement implantaire.
Ostéointégration des implants en titane : processus biologique et facteurs de réussite
L’ostéointégration représente le phénomène biologique fondamental qui sous-tend le succès implantaire à long terme. Ce processus complexe implique la formation d’une interface directe entre l’os vivant et la surface implantaire, sans interposition de tissu fibreux. Le titane commercialement pur présente des propriétés de biocompatibilité exceptionnelles, favorisant l’adhésion ostéoblastique et la néoformation osseuse péri-implantaire. Les surfaces implantaires modernes, qu’elles soient sablées-mordancées ou anodisées, optimisent cette intégration biologique en augmentant la surface de contact os-implant.
Plusieurs facteurs influencent la qualité de l’ostéointégration. La stabilité primaire, obtenue par un forage précis et un engagement bicortical, constitue un prérequis essentiel. La charge occlusale progressive permet un remodelage osseux harmonieux selon les lois de Wolff. L’hygiène péri-implantaire stricte prévient l’inflammation chronique susceptible de compromettre l’interface os-implant. Le délai de cicatrisation varie selon la localisation anatomique : 3 à 4 mois en mandibule, 4 à 6 mois en maxillaire, en raison des différences de densité osseuse.
Protocole chirurgical d’insertion impl
Protocole chirurgical d’insertion implantaire : mise en charge immédiate versus différée
Le protocole chirurgical d’insertion d’un implant dentaire se déroule généralement en plusieurs étapes bien codifiées : anesthésie locale, lambeau muco-périosté, séquence de forage calibré, insertion de la vis implantaire puis mise en place d’une vis de couverture ou d’un pilier de cicatrisation. Selon la stabilité primaire mesurée (notamment via le couple de serrage ou l’indice de stabilité implantaire, ISQ), le clinicien choisira entre une mise en charge immédiate ou différée. Ce choix influe directement sur le confort du patient et sur le calendrier global du traitement implantaire.
La mise en charge différée reste le protocole le plus répandu pour remplacer une dent manquante en toute sécurité. Après pose de l’implant, une période de cicatrisation de 2 à 6 mois est respectée pour permettre l’ostéointégration complète avant de connecter la couronne définitive. Ce temps biologique limite les micro-mouvements délétères et réduit le risque d’échec précoce. Ce protocole est particulièrement indiqué en cas d’os peu dense, de greffe osseuse préalable ou de conditions générales défavorables (tabagisme important, diabète mal contrôlé).
La mise en charge immédiate, à l’inverse, consiste à solidariser une prothèse provisoire le jour même ou dans les 48 heures suivant la pose de l’implant. Cette stratégie, très appréciée des patients soucieux d’éviter une période d’édentement, nécessite une stabilité primaire élevée (souvent supérieure à 35 Ncm) et une occlusion soigneusement contrôlée. Utilisée notamment pour les incisives ou dans les protocoles de type All-on-4, elle demande une planification extrêmement rigoureuse et une collaboration étroite entre chirurgien et prothésiste.
Dans la pratique clinique, la décision entre mise en charge immédiate et différée repose sur une analyse globale : qualité et quantité d’os, parafonctions (bruxisme), hygiène bucco-dentaire, attentes esthétiques et capacité du patient à respecter les consignes post-opératoires. On peut comparer ce choix à la construction d’une maison : plus les fondations sont solides, plus il est envisageable de « monter les étages » rapidement. À l’inverse, lorsque le terrain est fragile, il est plus prudent de respecter scrupuleusement les temps de consolidation.
Sinus lift et greffe osseuse pré-implantaire : techniques de régénération tissulaire guidée
Lorsque la résorption osseuse est avancée, l’os alvéolaire résiduel peut être insuffisant en hauteur ou en épaisseur pour accueillir un implant dentaire standard. C’est particulièrement fréquent dans le secteur postérieur maxillaire, où la pneumatisation du sinus maxillaire réduit la hauteur osseuse disponible. Dans ces situations, des techniques de greffe osseuse et de régénération tissulaire guidée sont mises en œuvre pour recréer un volume osseux adéquat avant ou pendant la pose implantaire.
Le sinus lift, ou élévation du plancher sinusien, permet d’augmenter la hauteur osseuse sous le sinus maxillaire. Par voie latérale ou crestale, le praticien décolle délicatement la membrane de Schneider tapissant le sinus, puis comble l’espace créé avec un matériau de greffe (os autogène, substituts xénogéniques ou alloplastiques). Après 6 à 9 mois de cicatrisation, ce néo-volume osseux devient suffisamment stable pour recevoir un ou plusieurs implants. Dans certains cas, lorsque la hauteur résiduelle le permet, l’implant peut être posé simultanément au sinus lift.
En cas de crête osseuse trop fine au niveau vestibulo-lingual, des greffes d’apposition ou des augmentations de crête guidées par membrane sont privilégiées. Les techniques de régénération osseuse guidée (GBR) utilisent des membranes résorbables ou non résorbables pour protéger le caillot sanguin et les particules de greffe, favorisant ainsi la colonisation par les cellules ostéogéniques. On peut imaginer cette membrane comme un « échafaudage biologique » qui maintient l’espace nécessaire à la construction d’un nouvel os.
Le succès des greffes osseuses pré-implantaires dépend de plusieurs paramètres : stabilité mécanique du site, contrôle de l’infection, fermeture hermétique des tissus mous et absence de micro-mouvements. Le tabac, les maladies systémiques mal équilibrées et une hygiène insuffisante sont des facteurs de risque majeurs d’échec. Pour vous, patient, cela signifie qu’un accompagnement préventif (sevrage tabagique, assainissement parodontal, motivation à l’hygiène) est souvent engagé bien avant la greffe elle-même.
Couronnes sur implants straumann et nobel biocare : matériaux céramiques et zircone
Une fois l’ostéointégration obtenue, la phase prothétique vise à recréer une dent artificielle à la fois fonctionnelle et esthétique. Les systèmes implantaires de référence, comme Straumann ou Nobel Biocare, proposent des gammes complètes de piliers prothétiques et de composants CAD-CAM permettant une personnalisation très fine. Le choix du matériau de la couronne sur implant dépend de la localisation de la dent, des contraintes mécaniques et des exigences esthétiques du patient.
Dans les secteurs antérieurs, les couronnes tout-céramique à base de zircone ou de disilicate de lithium offrent une translucidité et une mimétique proches des dents naturelles. La zircone, utilisée en infrastructure, combine une résistance mécanique élevée avec une excellente biocompatibilité gingivale. Recouverte de céramique cosmétique stratifiée, elle permet d’obtenir un résultat harmonieux, même sur un sourire très découvert. La gestion du profil d’émergence et des papilles interdentaires est alors essentielle pour éviter un effet « implant visible ».
Dans les secteurs postérieurs, soumis à des forces masticatoires plus importantes, les couronnes céramo-métalliques ou monolithiques en zircone haute résistance restent très largement utilisées. Elles sont conçues numériquement puis usinées par CFAO, garantissant une précision d’ajustage optimale sur le pilier implantaire. Pour le patient, cela se traduit par une meilleure répartition des forces, une longévité accrue et un confort masticatoire comparable à celui d’une dent naturelle.
Enfin, la connexion implant-pilier (interne ou externe, conique ou à méplat) joue un rôle clé dans la stabilité à long terme du complexe prothétique. Les plateformes réduites (platform switching) ont montré une réduction de la perte osseuse marginale en décalant la micro-fente vers l’intérieur. Là encore, l’analogie avec une vis et sa rondelle est parlante : plus l’assemblage est précis et stable, moins il y a de micro-infiltrations bactériennes et de contraintes mécaniques concentrées.
Prothèses dentaires amovibles : stellites métalliques et résines acryliques thermoformées
Les prothèses dentaires amovibles représentent une alternative éprouvée et plus économique aux implants dentaires pour remplacer plusieurs dents manquantes. Elles sont indiquées lorsque le nombre de dents restantes est limité, lorsque le volume osseux est insuffisant ou lorsque le budget ne permet pas une réhabilitation fixe. On distingue principalement les stellites métalliques (prothèses partielles à châssis métallique) et les prothèses en résine acrylique, parfois thermoformées pour un meilleur confort.
Ces dispositifs amovibles, qu’ils soient partiels ou complets, sont réalisés sur mesure à partir d’empreintes précises de vos arcades. Ils permettent de restaurer la fonction masticatoire, de stabiliser l’occlusion et de soutenir les tissus faciaux. Même si la sensation reste différente de celle de dents naturelles ou de prothèses fixées, les progrès en conception numérique et en matériaux ont nettement amélioré leur ergonomie et leur esthétique. Pour de nombreux patients, il s’agit d’une solution transitoire avant des implants, ou d’un compromis satisfaisant à long terme.
Châssis métallique en chrome-cobalt : conception CAO-FAO et coulée à cire perdue
Le stellite métallique est une prothèse partielle amovible dont l’armature est réalisée en alliage de chrome-cobalt. Ce châssis rigide, fin et léger sert de support aux selles en résine acrylique et aux dents artificielles. Grâce à sa rigidité, il assure une meilleure répartition des forces masticatoires sur l’ensemble de l’arcade et limite les contraintes sur les dents de support. C’est une option privilégiée lorsque plusieurs dents manquent de façon non contiguë.
La conception moderne des châssis métalliques s’effectue de plus en plus en CAO-FAO. À partir de modèles numérisés ou d’empreintes optiques, le prothésiste dessine virtuellement l’armature (barres, entretoises, appuis occlusaux) avant d’usiner ou de couler l’alliage selon la technique de la cire perdue. Cette approche numérique augmente la précision de l’ajustage, réduit le nombre d’essais cliniques et améliore le confort du patient lors de la mise en bouche.
Le chrome-cobalt présente une excellente résistance à la corrosion et une grande stabilité dimensionnelle dans le milieu buccal. Contrairement aux prothèses tout résine, les stellites métalliques sont plus fins, moins volumineux et souvent mieux tolérés à long terme. Ils exigent cependant une étude occlusale rigoureuse et parfois l’ajout de couronnes sur certaines dents piliers afin d’optimiser les appuis et d’assurer une intégration biomécanique durable.
Crochets de rétention akers et prothèses partielles : biomécanique occlusale
La rétention des prothèses partielles amovibles repose en grande partie sur des crochets prenant appui sur les dents restantes. Les crochets de type Akers, en forme de C, englobent une partie de la couronne pour résister aux forces de désinsertion. Leur position, leur forme et leur flexibilité sont déterminées en fonction de l’axe d’insertion de la prothèse et de la topographie des dents support.
D’un point de vue biomécanique, l’objectif est de répartir les forces masticatoires entre la gencive, l’os alvéolaire et les dents piliers, tout en minimisant les contraintes de bascule. Un design inadapté peut entraîner le déchaussement progressif des dents de support, des douleurs ou des instabilités prothétiques. C’est pourquoi le dentiste procède à une analyse des contre-dépouilles, à des meulages sélectifs ou à la pose de couronnes pour créer des surfaces favorables à la rétention.
Sur le plan esthétique, les crochets métalliques peuvent parfois être visibles, notamment au niveau des prémolaires supérieures. Des solutions plus discrètes existent, comme les crochets en résine de couleur gingivale ou les systèmes de rétention par attachements radiculaires ou coronaires. Lors de la planification, vous et votre praticien discutez du compromis entre stabilité, préservation des dents et discrétion visuelle, afin de choisir l’option la plus adaptée à votre sourire.
Prothèses complètes stabilisées par mini-implants : système locator et boule-clip
Les prothèses complètes traditionnelles, notamment mandibulaires, peuvent parfois manquer de stabilité en raison d’un support osseux insuffisant et de mouvements de la langue. Pour améliorer le confort et la fonction masticatoire, il est possible de stabiliser ces appareils grâce à des mini-implants sur lesquels viennent s’enclencher des attachements spécifiques. Cette solution hybride, plus abordable qu’une réhabilitation fixe complète, combine les avantages des implants et des prothèses amovibles.
Les systèmes de rétention les plus répandus sont les attachements de type Locator ou boule-clip. De petites têtes d’implant, vissées dans l’os, comportent des dispositifs mâles sur lesquels s’adaptent des inserts femelles intégrés dans la base prothétique. Le patient clipse et déclipsse sa prothèse en exerçant une légère pression, ce qui facilite le nettoyage quotidien tout en garantissant une excellente stabilité en bouche.
Cette approche est particulièrement intéressante chez les patients édentés totaux présentant une forte résorption mandibulaire, ou chez ceux qui souhaitent améliorer une prothèse existante sans engager un plan de traitement implantaire complexe. Quatre mini-implants suffisent souvent pour transformer une prothèse instable en dispositif performant, permettant de manger, parler et sourire avec beaucoup plus d’assurance.
Bridges dentaires et couronnes : restaurations prothétiques fixées sur piliers naturels
Les bridges dentaires et les couronnes sur dents naturelles constituent une autre grande famille de solutions pour remplacer une ou plusieurs dents manquantes. Contrairement aux implants dentaires, ces restaurations se fixent sur les racines encore présentes, après préparation des couronnes cliniques. Elles offrent une excellente stabilité, une esthétique satisfaisante et un temps de traitement généralement plus court, à condition que les dents piliers soient suffisamment solides.
Les matériaux modernes (céramo-métalliques, zircone, disilicate de lithium) permettent aujourd’hui de reconstituer des dents extrêmement proches de la dent naturelle, tant sur le plan visuel que fonctionnel. Toutefois, la mise en place d’un bridge ou d’une couronne implique une réduction tissulaire irréversible. La décision de recourir à ces restaurations doit donc être prise après un examen clinique approfondi, en privilégiant toujours la conservation maximale de la substance dentaire.
Préparation coronaire et réduction tissulaire : principes de rétention et résistance
La préparation coronaire est l’étape au cours de laquelle le dentiste taille la dent pour créer l’espace nécessaire à la future couronne ou au bridge. Cette réduction tissulaire est réalisée de manière contrôlée, en respectant des épaisseurs minimales de matériau (souvent entre 1 et 2 mm selon la zone et la céramique choisie). L’objectif est d’obtenir une forme de moignon qui permette à la fois la rétention (empêcher la couronne de se déchausser) et la résistance (éviter les fractures sous les forces masticatoires).
Les principes classiques incluent des parois légèrement convergentes, un épaulement ou un congé bien défini au niveau cervical et l’absence d’angles vifs. La préparation doit également préserver au maximum la vitalité pulpaire, en évitant les surchauffes et les réductions excessives. Dans certains cas de dents très délabrées, un inlay-core ou faux-moignon est réalisé pour reconstruire un pilier solide avant de poser la couronne.
Pour vous, patient, cela signifie que le dentiste passera du temps à vérifier la hauteur, la conicité et la régularité de la préparation, parfois à l’aide de loupes ou de microscopes. Plus la préparation est précise, plus la couronne pourra s’ajuster parfaitement, limitant ainsi les infiltrations bactériennes, les sensibilités et les décollements à long terme.
Empreintes numériques intra-orales trios et itero : flux de travail CFAO
L’ère des empreintes au silicone et des portes-empreintes volumineux laisse progressivement place aux scanners intra-oraux. Des systèmes comme Trios ou iTero permettent de capturer en quelques minutes une image 3D très précise des arcades dentaires. Le praticien balaie simplement vos dents avec une petite caméra, ce qui améliore nettement le confort par rapport aux matériaux d’empreinte traditionnels, en particulier pour les patients au réflexe nauséeux prononcé.
Une fois le modèle numérique obtenu, il est transmis au laboratoire de prothèse via une plateforme sécurisée. Le prothésiste réalise alors la conception virtuelle de la couronne ou du bridge grâce à un logiciel de CAO, avant que la pièce ne soit usinée dans un bloc de céramique ou de zircone par une unité de FAO. Ce flux de travail numérique réduit les imprécisions liées aux déformations des matériaux et permet souvent de raccourcir les délais de fabrication.
La CFAO ouvre également la voie à des restaurations plus conservatrices, comme les onlays ou les facettes, qui préservent davantage de substance dentaire. Pour le remplacement d’une dent manquante, les bridges fabriqués par cette technologie présentent un ajustage marginal très fin, ce qui favorise la pérennité biologique et mécanique de la restauration. En pratique, vous bénéficiez d’un traitement plus rapide, plus précis et mieux documenté, grâce à la traçabilité des fichiers numériques.
Scellement définitif aux ciments résine et verres ionomères modifiés
Le scellement de la couronne ou du bridge sur les dents piliers constitue l’étape finale du traitement prothétique fixe. Le choix du ciment influence directement l’étanchéité marginale, la rétention et la dissolution à long terme. Les ciments verres ionomères modifiés par résine sont souvent utilisés pour leur bonne adhésion à la dentine, leur libération de fluor et leur maniabilité. Ils sont particulièrement adaptés aux couronnes céramo-métalliques ou métalliques.
Pour les restaurations tout-céramique à base de disilicate de lithium ou de zircone traitée, les ciments résine dual-cure sont privilégiés. Ils offrent une force d’adhésion supérieure et une meilleure résistance aux forces de traction. La préparation des surfaces (sablage, mordançage, application d’un primer) et la protection de la gencive sont essentielles pour garantir un collage durable et minimiser les sensibilités post-opératoires.
Le protocole clinique prévoit un essayage minutieux de la prothèse, un contrôle des points de contact et de l’occlusion, puis un scellement sous digue ou, à défaut, avec une isolation rigoureuse. L’excès de ciment est soigneusement éliminé, car sa persistance en zone sous-gingivale pourrait favoriser l’inflammation et la perte d’attache. Une fois cette étape terminée, vous quittez le cabinet avec une restauration définitive pleinement fonctionnelle.
Bridges cantilever et maryland : indications cliniques spécifiques
Outre les bridges conventionnels à deux piliers, certaines situations cliniques se prêtent à des solutions plus conservatrices. Le bridge cantilever repose sur un seul pilier dentaire pour supporter une dent en extension. Il est indiqué lorsque la dent pilier est très robuste, bien ancrée dans l’os, et que les contraintes occlusales restent modérées. On le rencontre par exemple pour remplacer une incisive latérale sur une canine solide.
Le bridge collé de type Maryland est une option minimalement invasive pour remplacer une dent manquante, surtout en secteur antérieur. La dent prothétique est reliée à une ou deux ailettes en métal ou en céramique, collées sur la face interne des dents adjacentes. Ce dispositif préserve presque intégralement l’émail des dents voisines, au prix d’une rétention parfois un peu moins prédictible qu’un bridge conventionnel.
Ces solutions spécifiques sont particulièrement intéressantes chez les patients jeunes, en attente d’une réhabilitation implantaire ultérieure, ou lorsqu’on souhaite éviter de mutiler des dents adjacentes parfaitement saines. Elles exigent néanmoins une sélection rigoureuse des cas, une occlusion très bien équilibrée et un suivi régulier pour détecter d’éventuels décollements précoces.
Orthodontie fonctionnelle : fermeture d’espaces édentés par mouvement dentaire contrôlé
Dans certains cas bien sélectionnés, il est possible de gérer une dent manquante sans recourir à une prothèse ni à un implant, mais en fermant l’espace par un traitement orthodontique. L’orthodontie fonctionnelle permet de déplacer progressivement les dents adjacentes pour combler le vide, tout en respectant l’occlusion globale et l’esthétique faciale. Cette stratégie est surtout envisagée pour les petites incisives latérales maxillaires ou certaines prémolaires.
Les aligneurs transparents ou les appareils multi-bagues exercent des forces légères et continues pour guider les dents dans une nouvelle position. L’orthodontiste analyse la situation à l’aide de radiographies, de modèles numériques et, parfois, de cone beam pour s’assurer que le déplacement n’entraînera pas de résorption radiculaire excessive ou de déséquilibre articulaire. Pour vous, cela signifie un traitement généralement plus long, mais qui évite toute préparation coronaire ou chirurgie implantaire.
La fermeture d’espace par orthodontie demande un compromis fonctionnel et esthétique. Les dents déplacées doivent s’intégrer harmonieusement au sourire, et leur forme peut être retouchée par des additions de résine ou des facettes pour simuler la dent manquante. Cette solution est particulièrement intéressante chez les adolescents et les jeunes adultes, chez qui la croissance et la plasticité osseuse facilitent les mouvements dentaires contrôlés.
Critères de sélection thérapeutique : diagnostic clinique et planification 3D cone beam
Face à une dent manquante, comment choisir entre implant, bridge, prothèse amovible ou orthodontie ? La réponse repose sur une démarche diagnostique structurée, combinant examen clinique complet, analyses radiographiques et prise en compte de vos attentes. Le cone beam 3D joue un rôle central pour évaluer le volume osseux disponible, la position des racines voisines, la proximité des structures anatomiques (sinus, nerf alvéolaire inférieur) et pour anticiper les risques chirurgicaux éventuels.
Le praticien examine également l’état parodontal (santé des gencives et de l’os de soutien), la vitalité des dents adjacentes, la qualité de l’occlusion et les habitudes parafonctionnelles (bruxisme, serrage). Votre état de santé général, vos traitements médicamenteux, votre consommation de tabac et votre niveau de motivation à l’hygiène sont des éléments déterminants dans le choix thérapeutique. Un patient très fumeur avec une parodontite non contrôlée ne sera pas un bon candidat immédiat pour des implants dentaires, par exemple.
Au-delà des contraintes biologiques, le budget disponible, les délais souhaités et les priorités esthétiques guident également la décision. Il n’existe pas de solution universelle : chaque situation d’édentement fait l’objet d’un plan de traitement personnalisé, parfois pluri-disciplinaire, associant implantologie, parodontologie, prothèse et orthodontie. L’objectif final reste toujours le même : restaurer une fonction masticatoire efficace et un sourire harmonieux, de manière stable et durable.
Complications post-thérapeutiques et maintenance : péri-implantite et déchaussement prothétique
Quelle que soit la solution choisie pour remplacer une dent manquante, la réussite à long terme dépend étroitement de la maintenance. Les implants dentaires peuvent être sujets à des complications spécifiques comme la mucosite et la péri-implantite, inflammations des tissus mous et durs autour de l’implant. Sans prise en charge, ces pathologies entraînent une perte osseuse progressive pouvant conduire à la perte de l’implant. Une hygiène méticuleuse, associée à des contrôles réguliers chez le dentiste, est donc indispensable.
Les restaurations prothétiques sur dents naturelles ne sont pas exemptes de risques : caries secondaires sous les couronnes, fractures céramiques, descellements ou déchaussements sont fréquents en cas de surcharge occlusale ou d’hygiène insuffisante. Les prothèses amovibles, quant à elles, nécessitent des rebasages périodiques pour compenser la résorption osseuse et maintenir un bon ajustage. Ne pas réajuster une prothèse instable, c’est accepter un risque accru d’irritations, d’ulcérations et de résorption accélérée.
Un programme de maintenance personnalisé comprend généralement :
- des visites de contrôle tous les 6 à 12 mois avec détartrage et polissage ;
- un enseignement adapté des techniques de brossage, d’utilisation des brossettes interdentaires et de fil superfloss autour des implants et bridges ;
En respectant ces recommandations et en signalant rapidement toute gêne (mobilité, saignement, douleur), vous maximisez vos chances de conserver vos restaurations dans le temps. Remplacer une dent manquante n’est pas seulement un acte ponctuel : c’est l’engagement dans une démarche globale de santé bucco-dentaire, où votre implication joue un rôle tout aussi important que la qualité des techniques utilisées.